Что вы узнаете
- Почему в перименопаузе все еще нужно предохраняться.
- Какие методы контрацепции можно использовать.
- Может ли контрацепция влиять на длительность и время наступления перименопаузы.
- Предохраняет ли менопаузальная гормональная терапия от беременности.
- Когда можно отменять контрацепцию.
🧭 Прочитайте, если еще не знакомы с Учебником Т—Ж
Вы попали в текстовый урок — часть курса «Женское здоровье: все о менопаузе». Чтобы увидеть, из каких разделов состоит этот урок и какие еще темы входят в курс, нажмите на содержание — кнопку справа, вверху вашего экрана
Почему в перименопаузе нужна контрацепция
В перименопаузе репродуктивная функция угасает, но женщина все еще может забеременеть. Какова вероятность беременности в этот период, точно неизвестно, потому что возраст наступления и продолжительность перименопаузы у каждой женщины различаются. Однако подсчитано, что у женщины 20—30 лет, которая занимается незащищенным сексом, беременность наступает с вероятностью примерно 25% в течение одного менструального цикла. А к 40 годам этот шанс снижается до 10%.
Тем не менее спонтанная беременность может наступить и после сорока лет. Если вы сексуально активны и не планируете рождение детей в этот период, не стоит отказываться от контрацепции или самостоятельно менять ее при первых признаках перименопаузы. Лучшее, что можно сделать в такой ситуации, — обратиться к гинекологу.
❗️ Важное напоминание о ЗППП
Напомним: контрацептивы, за исключением презервативов, не защищают от заболеваний, передающихся половым путем, таких как гепатит В и С, хламидиоз, гонорея, сифилис, трихомониаз, герпес, ВПЧ- и ВИЧ-инфекция.
Если вы не уверены в отсутствии таких инфекций у себя или партнера, важно пользоваться презервативом.
Почему важно обсуждать контрацепцию в перименопаузе с гинекологом
В перименопаузе в организме женщины происходят изменения, из-за которых привычный метод контрацепции может стать неподходящим. Только врач может учесть все эти процессы и рекомендовать оптимальный контрацептив.
Вот некоторые важные факторы, на которые гинеколог обращает внимание при подборе контрацепции.
🔸 Риски заболеваний. С возрастом у женщины могут появиться хронические заболевания, на течение которых влияют некоторые контрацептивы. Например, комбинированные гормональные контрацептивы повышают риск инфаркта миокарда и инсульта у женщин с артериальной гипертензией. Если давление повышено, врач посоветует другие методы.
🔸 Дополнительные преимущества контрацептивов. Средства контрацепции могут не только защищать от нежелательной беременности, но и выполнять другие функции. Например, презерватив снижает риск инфекций, передающихся половым путем, а гормональная внутриматочная спираль способна уменьшать интенсивность маточных кровотечений .
🔸 Препараты и добавки, которые использует женщина. При выборе контрацептивного средства в перименопаузе важно учитывать, какие лекарства и добавки принимает женщина — например, зверобой может снижать эффективность комбинированных оральных контрацептивов.
🔸 Пожелания женщины. Из-за использования некоторых контрацептивов маточные кровотечения могут стать нерегулярными, тогда как другие методы защиты от нежелательной беременности никак не влияют на самочувствие и процессы в организме. Одни контрацептивы требуют постоянного контроля — например, нужно ежедневно принимать таблетки или надевать презерватив перед каждым половым актом, — а другие практически не требуют внимания. Все это определяет удобство метода для конкретной женщины.
Не стесняйтесь озвучивать свои пожелания — гинеколог учтет их при подборе контрацепции.
Какие методы контрацепции можно использовать в перименопаузе
В целом в перименопаузе можно использовать все те же методы контрацепции, что и до ее наступления. Их можно разделить на три группы:
- негормональные методы;
- комбинированные гормональные контрацептивы;
- гормональные контрацептивы на основе прогестерона.
У каждого из них есть свои преимущества и недостатки. Ниже опишем особенности контрацептивов разных групп, а также отметим их плюсы и минусы для использования в перименопаузе.

Негормональные
К негормональным методам контрацепции относятся как действия — стерилизация, прерванный половой акт и календарный метод , — так и различные приспособления — негормональные внутриматочные спирали, женские и мужские презервативы, спермициды, диафрагмы и цервикальные колпачки.
Преимущество негормональных методов контрацепции в том, что они не влияют на организм системно. Благодаря этому у них мало противопоказаний и их можно использовать в случаях, когда гормональные контрацептивы могут навредить, например при высоком риске тромбоза .





У негормональных контрацептивов есть и другие плюсы. Например, презервативы снижают риск инфекций, передающихся половым путем, а негормональные спирали работают до 10 лет и не требуют дополнительных действий от женщины.
Минусы у этих методов тоже есть. Так, большинство из них уступают в надежности гормональным средствам. Спермициды могут раздражать слизистую влагалища, а медьсодержащие спирали — делать менструальные кровотечения более обильными, продолжительными и болезненными. Диафрагмы и цервикальные колпачки не очень удобны в использовании, а стерилизация сопряжена с рисками хирургического вмешательства.

Комбинированные гормональные контрацептивы
Бывают в разных формах: таблетки, влагалищное кольцо и трансдермальный пластырь.
Они содержат синтетические аналоги одновременно двух гормонов — прогестерона и эстрогена. Поступление этих веществ в организм приводит к подавлению овуляции. Еще комбинированные контрацептивы делают слизь в шейке матки более густой и вязкой, чтобы в полость органа не попадали сперматозоиды, и нарушают рост эндометрия . Все это предотвращает наступление беременности.


У эстрогенов есть и другие, полезные в перименопаузе, свойства. Так, они уменьшают проявления климакса — приливы и сухость влагалища. А еще снижают риск рака эндометрия и яичников.
Вместе с тем у эстрогенов есть и минусы: их поступление извне увеличивает риск (сайт недоступен из РФ) тромбозов, инсульта и инфаркта миокарда. Поэтому их не назначают женщинам, у которых повышен риск этих состояний, — например, пациенткам с гипертонической болезнью или сахарным диабетом.
Также обычно их не назначают женщинам с повышенным риском рака молочной железы — дело в том, что исследования дают противоречивые результаты о связи этого заболевания с приемом комбинированных гормональных контрацептивов.
Гормональные контрацептивы, содержащие только гестагены
К этой группе контрацептивов относятся внутриматочные спирали с левоноргестрелом, инъекции с медроксипрогестерона ацетатом , подкожные импланты и чисто прогестиновые оральные контрацептивы.
Все они содержат гестагены, или прогестины, — аналоги женского полового гормона прогестерона. Его основная функция — подготовка организма к беременности. Когда плод уже развивается, концентрация гормона поддерживается на постоянно высоком уровне — это предотвращает наступление других беременностей.
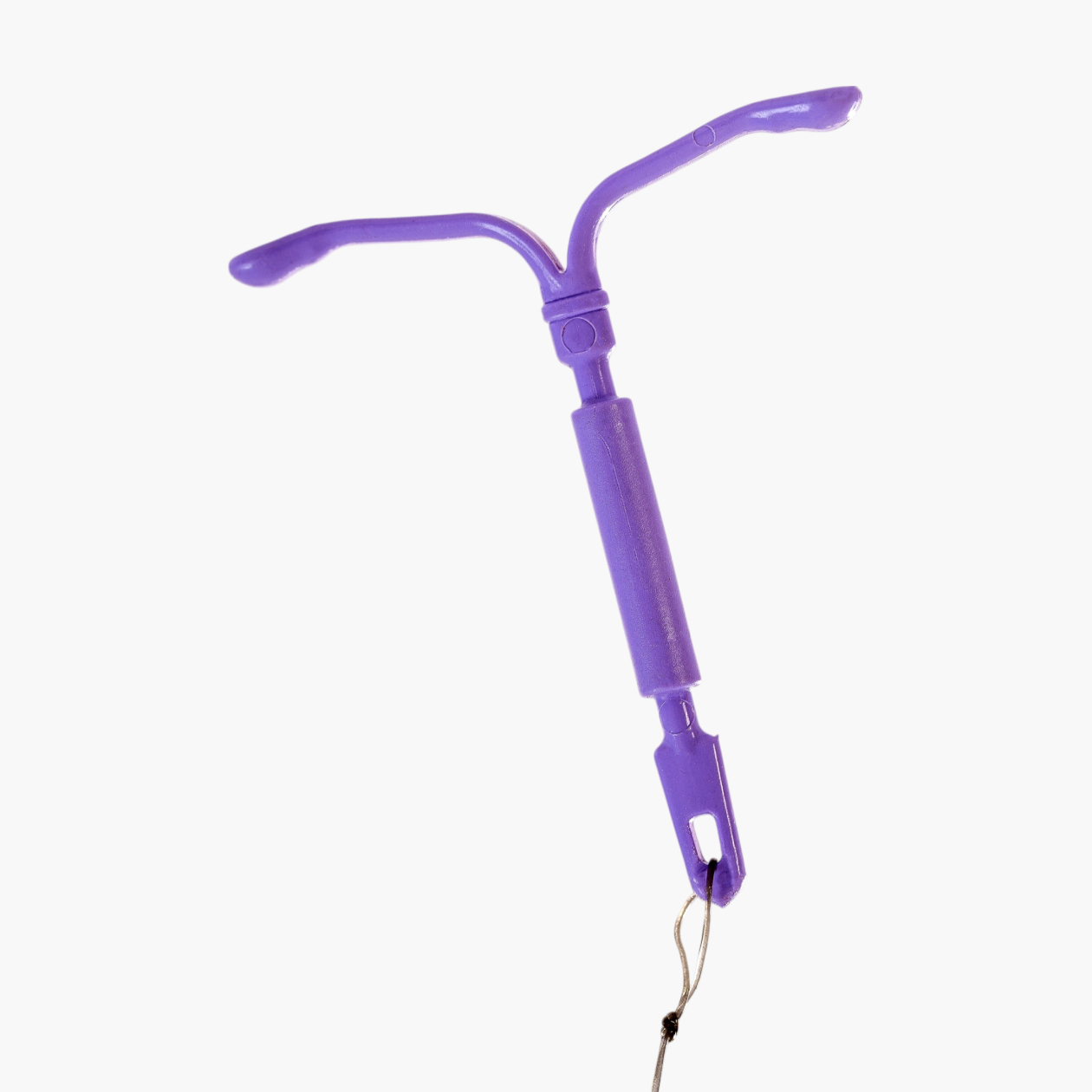

Контрацептивы, содержащие гестагены, защищают от беременности, сгущая слизь в шейке матки и истончая эндометрий. Овуляция при этом подавляется только в некоторых циклах.
Одновременно плюсы и минусы таких контрацептивов в том, что в них нет эстрогенов. С одной стороны, это лишает их некоторых преимуществ — например, они не смягчают симптомы перименопаузы и не делают менструальный цикл предсказуемым. С другой, контрацептивы на основе только гестагенов безопаснее для женщин, которым рискованно использовать эстрогены, — например, тех, кто курит или имеет артериальную гипертензию.
Почему важно все равно обратиться к врачу
Когда врач рекомендует определенный контрацептив, он учитывает разные параметры: возраст, состояние здоровья, семейную историю заболеваний и предпочтения женщины. В этом ему помогают разные инструменты, например такой калькулятор.
Самостоятельно заниматься подбором контрацептива не стоит: есть риск не учесть важные факторы и навредить себе.
Мы даем общую информацию, которая — мы надеемся — снижает беспокойство и повышает качество консультации с врачом, но не должна использоваться как инструкция к действию.
Рекомендуем вам изучить нашу подробную статью о контрацепции в перименопаузе и обсудить выбранный способ с гинекологом.
Может ли контрацепция влиять на длительность и время наступления перименопаузы
Доказательств, что какие-либо контрацептивы способны ускорить или отодвинуть (сайт недоступен из РФ) менопаузу, нет . Также они не влияют на продолжительность перименопаузы.
Однако некоторые контрацептивы могут маскировать симптомы этого периода. Например, при приеме комбинированных оральных контрацептивов симптомы климакса сглаживаются или их нет вовсе. А установка подкожного импланта может приводить к нерегулярным маточным кровотечениям сама по себе — еще до перименопаузы. Из-за этого женщина может просто не заметить ее начало.
Плохо это или хорошо — однозначно сказать нельзя. С одной стороны, важно знать, в какой момент начались естественные гормональные изменения: если они произошли рано, женщине может быть нужна заместительная гормональная терапия для снижения рисков остеопороза и сердечно-сосудистых заболеваний. С другой стороны, способность гормональных контрацептивов снижать интенсивность и частоту кровотечений или их другие эффекты могут быть важнее, чем возможность отследить изменения репродуктивной функции.
Повторим: не стесняйтесь озвучивать врачу то, что для вас важно, когда обсуждаете с ним контрацепцию.
Предохраняет ли менопаузальная гормональная терапия от беременности
Менопаузальная гормональная терапия не работает как контрацептив, так как доза эстрогена и прогестерона в ней слишком мала, чтобы помешать овуляции и наступлению беременности.
При этом некоторые контрацептивы могут быть частью менопаузальной гормональной терапии — например, внутриматочная спираль с высоким содержанием левоноргестрела может применяться вместе с менопаузальной гормональной терапией для защиты эндометрия от разрастания.
Если у вас есть сомнения насчет менопаузальной гормональной терапии или контрацепции, которую вам назначили, обсудите их с врачом.
Когда отменять контрацепцию
Период использования контрацепции зависит от нескольких параметров: возраста, наличия маточных кровотечений, желания женщины и наличия партнера. Как правило, контрацепцию можно прекратить (сайт недоступен из РФ) в следующих ситуациях.
Если женщине исполнилось 55 лет, вне зависимости от наличия или отсутствия менструаций, считается, что начиная с этого возраста вероятность спонтанной беременности минимальна. При желании женщина может продолжить контрацепцию с учетом индивидуальных рисков.
Если женщина использовала негормональный метод контрацепции, от него можно отказаться через год после последней менструации в возрасте старше 50 лет, через два года — если женщина младше 50 лет.
Если женщина старше 50 лет пользуется чисто прогестиновым контрацептивом, за исключением инъекций с медроксипрогестерона ацетатом, возможны два варианта:
- При отсутствии кровотечений в течение трех месяцев, если они раньше были регулярными, или в течение шести месяцев — при нерегулярных выделениях — врач проверит уровень фолликулостимулирующего гормона, или ФСГ . Если значение 30 МЕ/л или более, то контрацепцию надо продолжать еще год и затем прекратить. Если значение ниже 30 МЕ/л, контрацепцию нужно продолжить, а анализ можно повторить через год.
- Можно продолжать предохраняться этим методом до 55 лет, а потом прекратить вне зависимости от наличия или отсутствия кровотечений.
Если женщина пользуется комбинированным гормональным контрацептивом или делает инъекции с медроксипрогестерона ацетатом, после 50 лет у нее есть два варианта:
- Перейти на негормональный метод контрацепции и дождаться 12 месяцев без менструации, после чего можно не предохраняться.
- Перейти на прогестероновые методы контрацепции и следовать тактике при их применении.
Вне зависимости от возраста нужно продолжать пользоваться презервативом при сексе с новым партнером, чтобы снизить риск инфекций, передающихся половым путем.

Скачайте памятку на свое устройство в формате PDF или отправьте себе в телеграм-сообщении.
Запомнить
- Не стоит отказываться от контрацепции при первых признаках перименопаузы: беременность в этот период все еще возможна.
- Подбирать контрацепцию нужно вместе с гинекологом. У каждого метода свои преимущества и недостатки, которые могут быть важны в перименопаузе.
- Единственный метод, защищающий не только от беременности, но и от инфекций, передающихся половым путем, — презерватив.
- Менопаузальная гормональная терапия не заменяет контрацепцию. Если вам нужна защита от беременности, обязательно обсудите варианты с врачом.
📚 Дополнительное чтение
- Что такое внутриматочные спирали и как они работают.
- Что такое контрацептивный имплант.
- Как выбрать презерватив.
- Как правильно пользоваться презервативом.
- Почему можно забеременеть при прерванном половом акте, даже если делать все правильно.
- Как правильно пользоваться препаратами для экстренной контрацепции.
Что дальше
В следующем уроке мы разберем, какие изменения происходят в организме в менопаузе и как адаптировать свой образ жизни, чтобы чувствовать себя комфортно и уверенно.
Делимся лайфхаками и главным из курсов Учебника Т—Ж про деньги и жизнь в нашем телеграм-канале. Подписывайтесь: @t_uchebnik

