Заменит ли ИИ врачей и как его уже используют в клиниках России и мира
В 2024 году объем мирового рынка ИИ в здравоохранении оценивали почти в 27 млрд долларов США.
Согласно прогнозам, в 2025 году он вырастет до 37 млрд, а к 2034 году достигнет примерно 614 млрд долларов — то есть увеличится в 15 раз (сайт недоступен из РФ). Кажется, что мы живем в самом начале медицинской революции, сравнимой с изобретением антибиотиков или внедрением массовой вакцинации.
Разберемся, что же такое ИИ, что он уже умеет и есть ли вероятность, что он когда-нибудь сможет заменить врачей.
- Как устроен искусственный интеллект и как его обучают решению медицинских задач
- Для чего ИИ применяют в медицине: диагностика, разработка лекарств и консультации
- Как технологии медицинского ИИ используют в России
- С какими проблемами сталкиваются разработчики и врачи, которые используют ИИ
- Сможет ли ИИ когда-нибудь заменить врача
Как устроен искусственный интеллект и как его обучают решению медицинских задач
Искусственный интеллект, или ИИ, — это область компьютерных наук. Специалисты в ней создают программное обеспечение, способное анализировать большие наборы данных, выявлять в них закономерности, делать прогнозы и принимать решения. Но когда мы говорим об ИИ в быту, обычно подразумеваем готовый набор программ, умеющих решать задачи в изменяющихся и непредсказуемых обстоятельствах без постоянного контроля. А иногда даже говорим, что ИИ ведет себя почти как человек.
Сравнивать набор программ, даже самый лучший, с живыми существами не совсем правильно. Но чтобы понять, как именно медицинский ИИ рассуждает и принимает решения, можно все-таки попытаться сопоставить его с человеком.
На старте — то есть в момент написания компьютерного кода — ИИ похож на маленького ребенка. Чтобы получить представление, например, о медицине, ему, как и человеку, потребуются две вещи:
- Информация, с которой он будет работать. Это могут быть тексты — к примеру, истории болезни или результаты анализов, — изображения, такие как рентгеновские или другие снимки, либо неструктурированные наборы данных — скажем, сырые данные секвенирования генома человека .
- «Учебники» — наборы правил и инструкций по обращению с поступившей информацией, которые называются алгоритмами машинного обучения. Их подготовкой занимается отдельный раздел компьютерных наук.
Алгоритмов, по которым может обучаться медицинский ИИ, много, и они зачастую сложные. Условно их можно разделить на два основных типа.
Традиционные, или контролируемые, — когда ИИ учится на структурированных данных, которые содержат все сведения, нужные для обучения, включая правильные ответы.
Предположим, надо научить его определять вероятность развития сахарного диабета. Если упростить, ИИ дают таблицу, в которой для каждого пациента указаны разные признаки на момент посещения клиники — например, возраст, пол, вес, рост, индекс массы тела, уровень глюкозы в крови и артериальное давление. Также там есть информация о том, есть у человека сахарный диабет или нет. Если обучение пройдет правильно, ИИ научится предсказывать риск заболевания, опираясь на данные из истории болезни.
Неконтролируемые и частично контролируемые алгоритмы. В этой ситуации ИИ обучается на неструктурированных данных — информации без заранее определенной организации, в которой нет явных подсказок, оставленных человеком. Это могут быть тексты, изображения, аудио- или видеозаписи — например, рентгенограммы без пометок от рентгенолога, что с ними не так. В них ИИ учится выявлять статистические закономерности и структуры. В этом могут помочь алгоритмы, способные использовать глубокое обучение — Deep Learning, DL, — например сверточные нейронные сети, CNN (сайт недоступен из РФ).
По логике работы они напоминают зрительную кору человеческого мозга: она получает данные от рецепторов сетчатки глаза о цвете, размере, форме предметов, затем нейроны объединяют простые признаки в более сложные и передают их дальше. В CNN слои сети автоматически извлекают признаки из входящих данных: начинают с самых простых, объединяют их в более сложные, а затем используют для понимания и классификации всего объекта. Так алгоритм может научиться анализировать изображения.
Чтобы научить неконтролируемый алгоритм, в том числе сверточную нейросеть, не просто находить проблемы на рентгенограммах, а, например, определять, рак это или не рак, придется прибегнуть к частично контролируемым методам обучения. То есть нужно нанести на снимки явную разметку — в нашем случае выделить области раковых опухолей.
После обучения ИИ должен пройти оценку — условно «сдать экзамен». Ему предлагают неразмеченный набор данных, на котором он должен обозначить признаки раковой опухоли без подсказки человека. Если алгоритм достойно справится с тестом, его можно использовать для решения конкретных медицинских задач.
Для чего ИИ применяют в медицине: диагностика, разработка лекарств и консультации
Существует много моделей медицинского искусственного интеллекта. Потенциал у них большой — но, несмотря на это, их применение в медицине пока еще ограниченно. Посмотрим, в каких направлениях развивается технология.
Медицинские консультации с помощью моделей обработки естественного языка. Модели обработки естественного языка — natural language processing, NLP, — помогают компьютеру извлекать, понимать и анализировать информацию на человеческом языке.
В медицине можно применять как традиционно обученные, так и более современные NLP-модели, которые используют глубокое обучение и относятся к классу больших языковых моделей — large language models, LLM. Последние не только понимают информацию на человеческом языке, но и умеют генерировать осмысленный текст. Они уже могут решать простые медицинские задачи. Но доверять им консультировать пациентов еще рано.
Например, обученная по традиционному алгоритму NLP-модель LIWC-22 уже в состоянии анализировать комментарии пациентов в социальных сетях и больничных чатах. Результаты эксперимента показали, что она пока плохо понимает сарказм и сленг, но уже способна достаточно точно определить, насколько пациенты удовлетворены опытом лечения и общением с врачом.
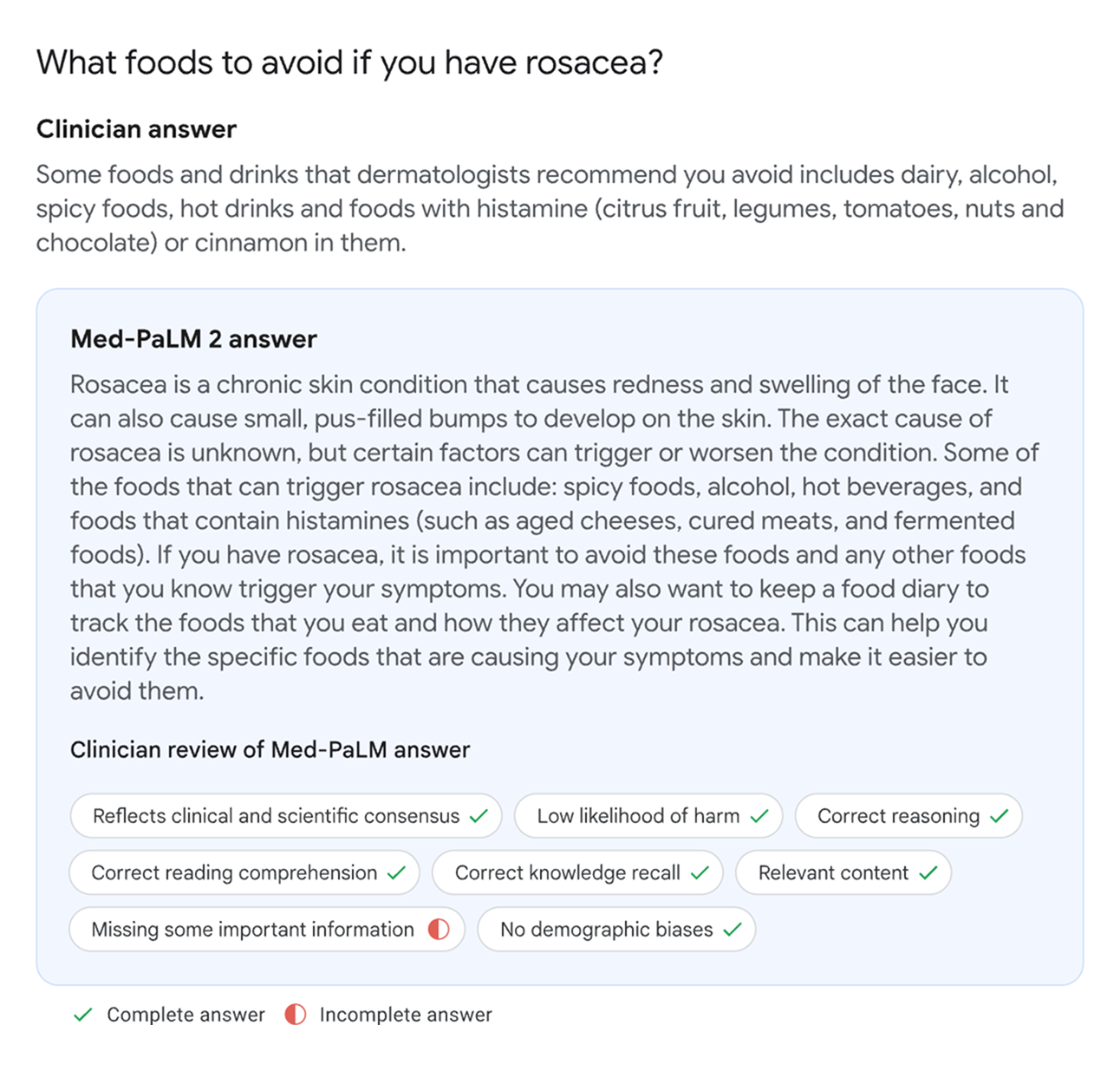
Ситуация с более современными NLP-моделями куда сложнее. Например, несколько лет назад появилась модель Med-PaLM, которая научилась отвечать на вопросы пациентов и даже успела получить прозвище «медицинский ChatGPT». В 2023 году она стала первой системой ИИ, которая успешно сдала врачебный выпускной экзамен и получила медицинскую лицензию в США. Первоначальная версия модели поняла и правильно ответила на 67,6% вопросов лицензионного экзамена, а обновленная улучшила результат до 86,5%.
По мнению врачей, «консультации» от Med-PaLM точнее и достовернее с научной точки зрения, чем от ChatGPT. Модель может поставить предварительный диагноз по описанию жалоб и дать развернутые ответы на медицинские вопросы. Несмотря на это, «сажать» ее в поликлинику консультировать пациентов вместо живого терапевта рановато. Ответы модели обычно не содержат фактических ошибок, но некоторые из них все-таки неполные. То есть в них отсутствуют важные сведения, о которых живой доктор вряд ли забыл бы рассказать пациенту.
Диагностика по медицинским изображениям с помощью ML-моделей и мультимодальных моделей. Самые популярные модели машинного обучения используют глубокое обучение. Большая их часть пока не добралась до реальной медицинской практики, но в США их уже используют в тестовом режиме — правда, в основном в научных целях.
Например, CRCNet, которую тренируют и улучшают с 2020 года, задумывалась как помощник для гастроэнтеролога: модель изучает изображения полипов толстой кишки, полученные при колоноскопии, и помогает выявлять новообразования, которые со временем могут превратиться в колоректальный рак. Ранние испытания говорят, что она справляется хорошо, но для внедрения в медицинскую практику нужно больше научных данных.

Успешные примеры применения моделей машинного обучения в медицинской практике тоже есть. Например, японская система комплексного планирования лучевой терапии RayStation использует алгоритмы глубокого обучения для сегментации изображений. Это позволяет быстро и точно выделять опухоли и подозрительные структуры на компьютерных томограммах. С 2023 года эту систему использует, например, Университетская больница Южной Дании в Вайле.
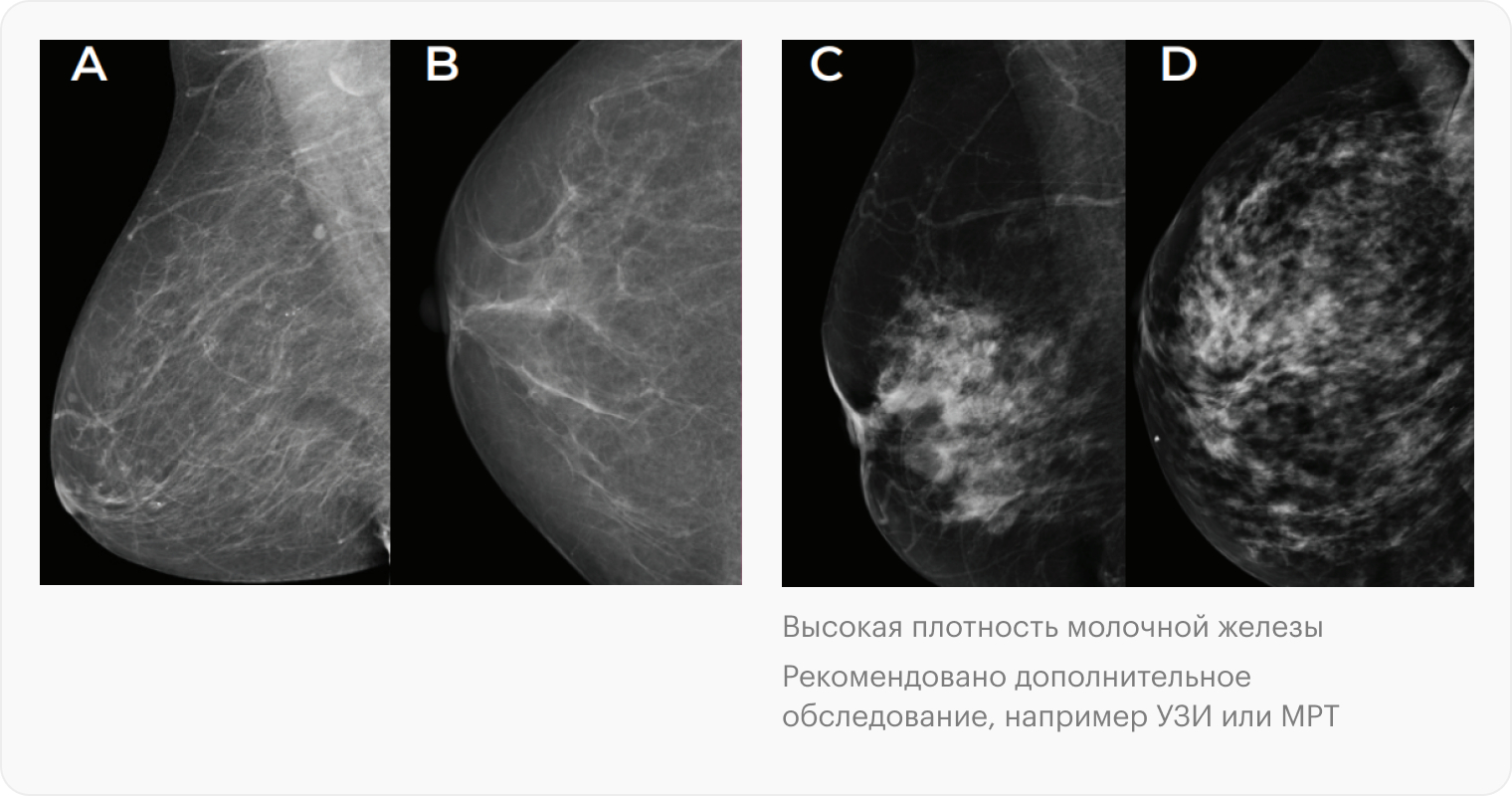
Еще один интересный пример — модель ProFound Suite, которая недавно получила одобрение американского Управления по санитарному надзору за качеством пищевых продуктов и медикаментов, FDA. Она использует машинное обучение для выявления рака молочной железы. ИИ анализирует снимки маммографии и выделяет на них подозрительные области. Затем модель сопоставляет информацию с данными о пациентах, например их возрастом, и предполагает, какие результаты могут указывать на злокачественное новообразование.
Например, она может сообщить, что на 92% уверена: на изображении именно рак. Это значит, что в наборе данных, на котором обучалась модель, 92% похожих изображений были помечены как те, где есть раковая опухоль.
Мультимодальные модели — multimodal models, MM, — обрабатывают и объединяют разные типы данных из разных источников: текст, фотографии, аудио- или видеоматериалы. Они используют глубокое обучение.
В 2024 году компания Microsoft разработала и начала испытания первых мультимодальных медицинских моделей. К этому типу относят, например, модель MAIRA-2. Она умеет обрабатывать визуальную информацию, за что отвечает сверточная нейронная сеть, и писать на ее основе текстовые отчеты — это делает большая языковая модель. Поэтому MAIRA-2 способна не только анализировать рентгенограммы, но и генерировать их текстовые описания. И справляется модель неплохо.
Когда созданные MAIRA-2 описания рентгенограмм проверил настоящий рентгенолог, оказалось, что только в 2 из 20 были ошибки, которые могли бы привести к клиническим последствиям — то есть негативно повлиять на здоровье пациента. По мнению врача, модель справилась «на уровне специалиста младшего или среднего уровня», а ее описания можно использовать в качестве черновиков настоящих отчетов. Правда, пока это только исследовательская модель — то есть для клинической практики MAIRA-2 не предназначена.
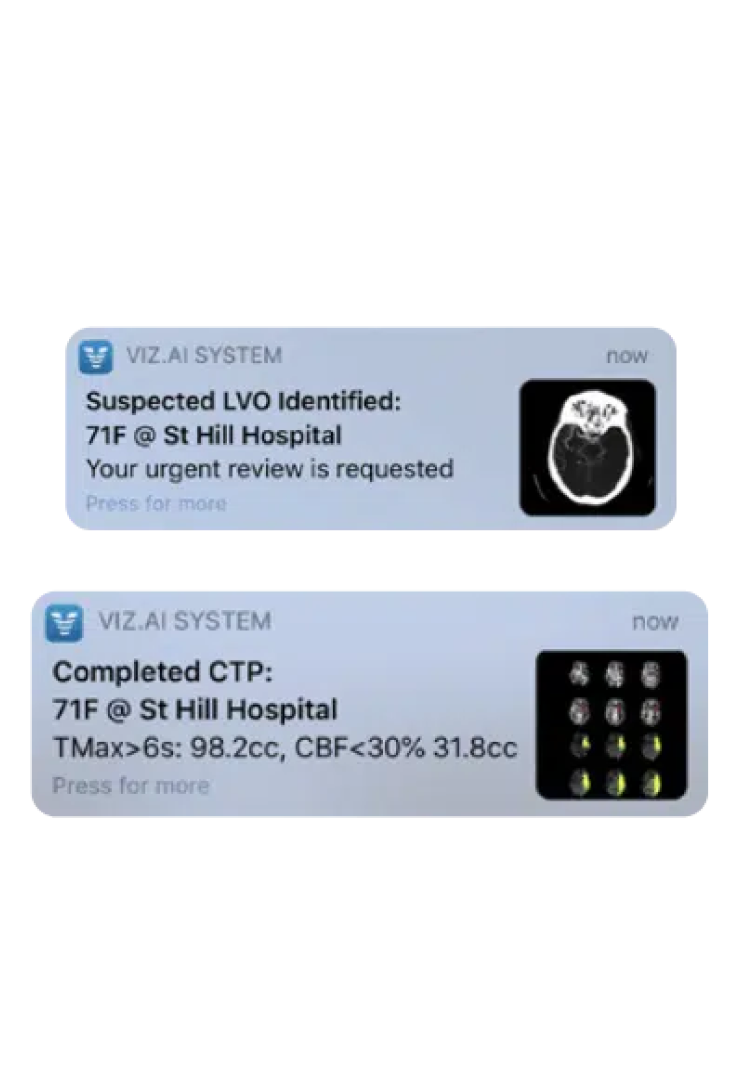
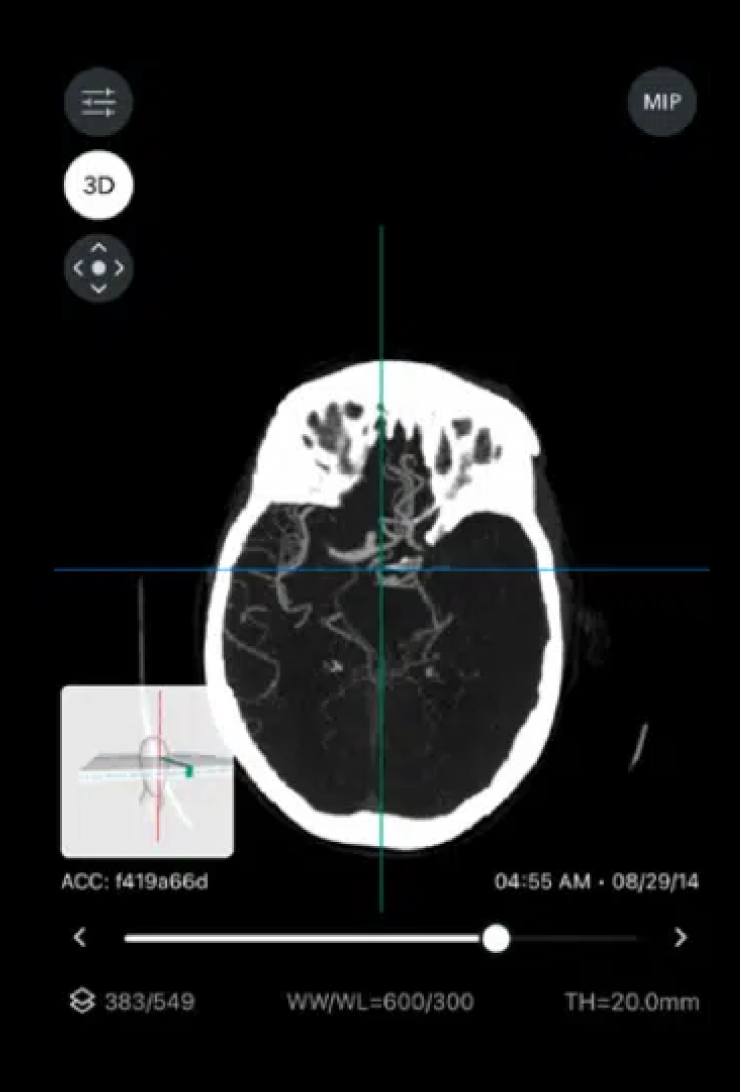
Другие мультимодальные модели уже используют в реальной медицинской практике (сайт недоступен из РФ). Например, модель Viz.ai помогает американским реабилитологам. Когда человек с подозрением на инсульт поступает в больницу, ему сразу делают сканирование мозга, а полученные изображения передаются на сервер, где их анализирует модель. ИИ работает быстро — куда быстрее живого врача.
Если Viz.ai находит признаки закупорки артерии, снабжающей кровью головной мозг, она немедленно уведомляет нужных специалистов, помогая экономить драгоценные минуты. Ведь чем раньше человек с инсультом получит необходимую помощь, тем выше его шанс полностью восстановиться и вернуться к нормальной жизни.
Предсказание структур белков и создание новых лекарств с помощью ML-моделей. Интересный пример — модель AlphaFold, разработанная компанией DeepMind. Она обучалась на данных, полученных из базы данных структур белков.
Модель научилась предсказывать трехмерную структуру белка, зная только его аминокислотную последовательность — то есть фактически просто по его химическому составу.
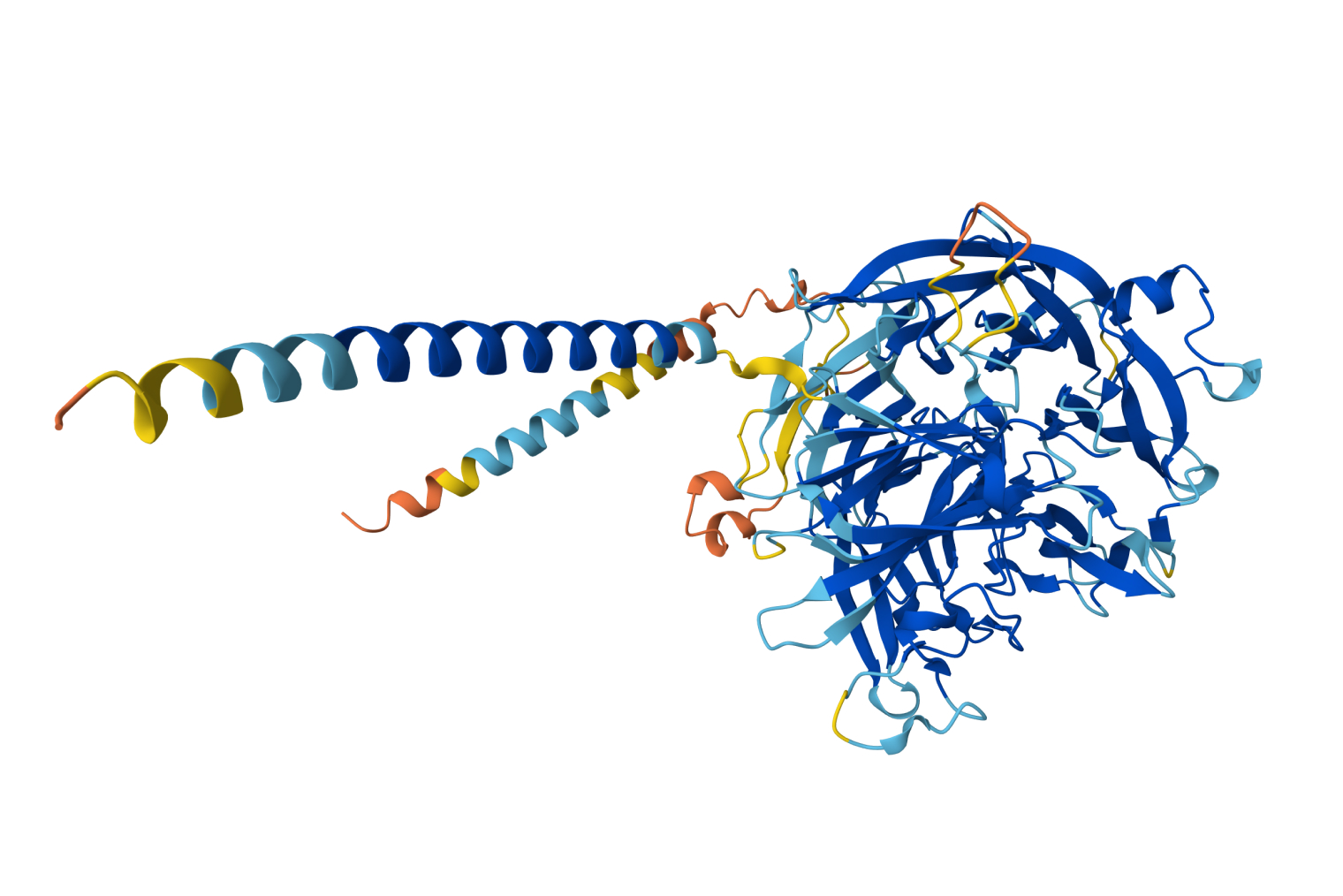
Это важно для науки в целом: например, в 2020 году AlphaFold помогла с расшифровкой некоторых белковых компонентов вируса SARS-CoV-2. Так что ее тоже можно поблагодарить за появление эффективных вакцин от коронавирусной инфекции.
А еще эта модель потенциально способна произвести революцию в сфере фармакологии. От структуры белка зависит, как он будет работать в организме. Поэтому AlphaFold может помочь в разработке новых биологических препаратов, представляющих собой белковые молекулы. Такие применяют, например, для лечения рака или редких болезней вроде идиопатического легочного фиброза. Правда, разработанных ИИ белковых лекарств в аптеках еще нет: пока они находятся на ранних стадиях клинических испытаний.
Оценка рисков заболеваний с помощью ML-моделей. К классу моделей машинного обучения относят также модели предиктивной, то есть предсказательной, аналитики. Их в основном используют для анализа данных пациентов, чтобы выявлять людей из группы риска и рекомендовать им персонализированное лечение.
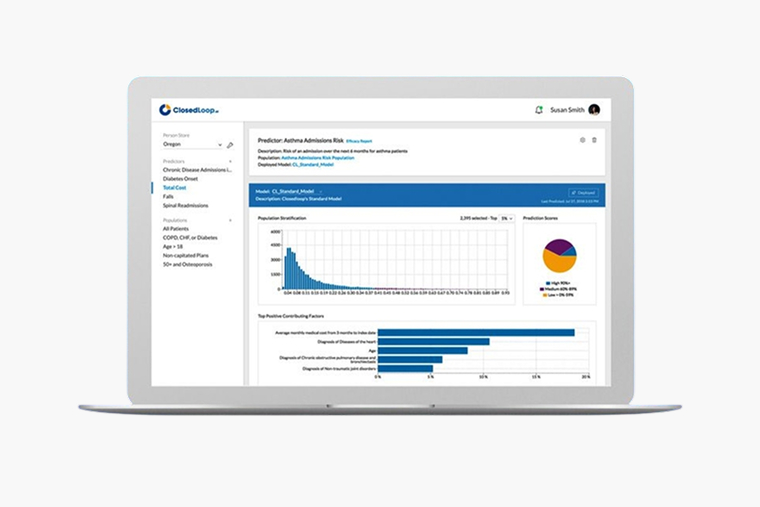
Пример такой модели — ClosedLoop. Ее уже широко применяют — например, используют в национальных программах медицинского страхования в США (сайт недоступен из РФ): Medicare и Medicaid. Модель обрабатывает и анализирует данные электронных медицинских карт, информацию о выставленных счетах за медицинские услуги, факторы риска, которые могут влиять на здоровье. На основе этих данных она прогнозирует вероятность незапланированных госпитализаций для отдельных пациентов или их групп.
Как технологии медицинского ИИ используют в России
В России правила регулирования искусственного интеллекта определены в нескольких законах и правовых актах. В них описаны подходы в том числе и к внедрению медицинского ИИ. А еще они устанавливают юридическую ответственность, которая возникает при применении этих технологий.
Как и любые другие медицинские товары, программное обеспечение с использованием ИИ должно быть включено в государственный реестр медицинских изделий. А для его регистрации нужно, чтобы медицинская модель прошла проверку в Росздравнадзоре.
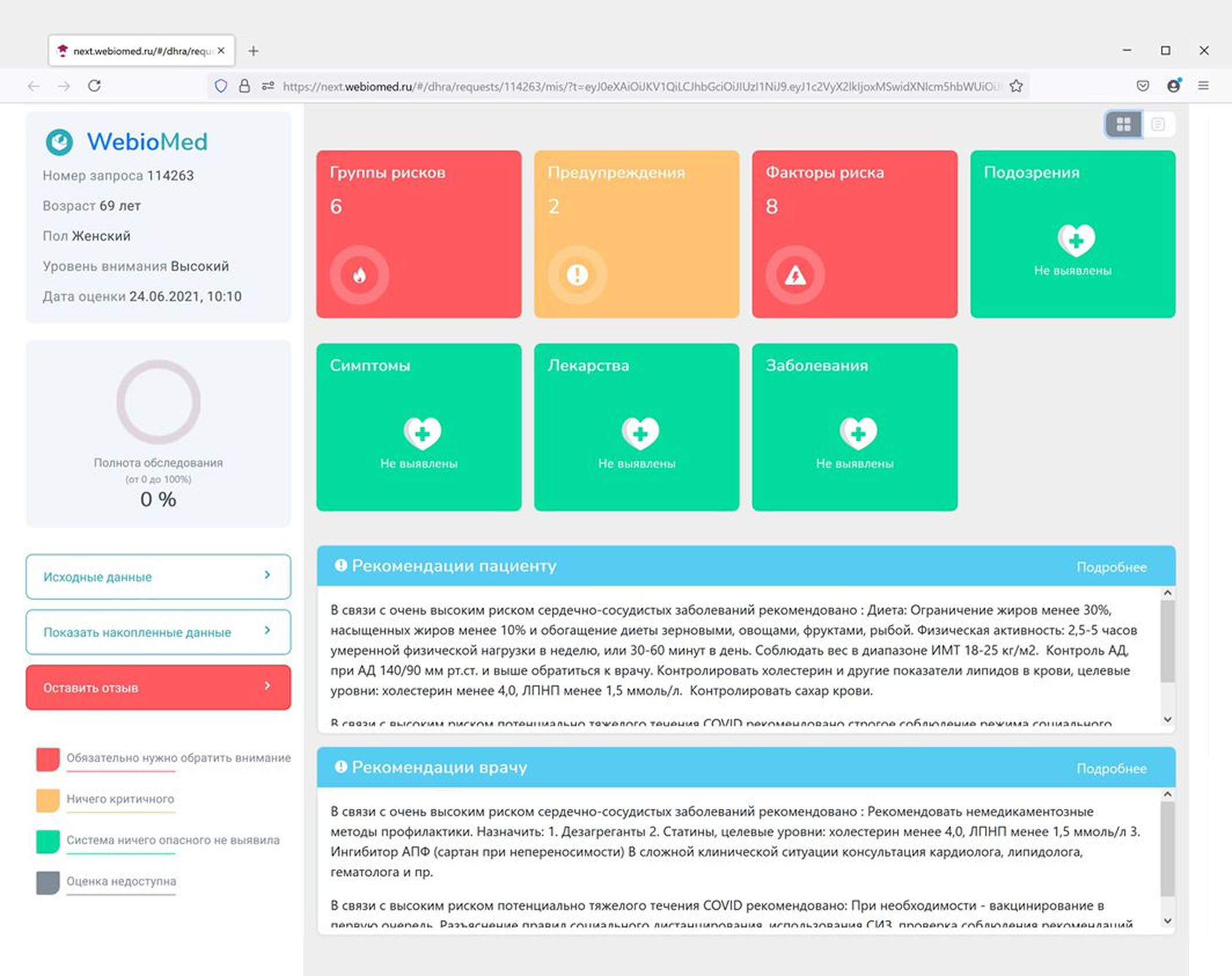
Пример российского медицинского изделия с использованием ИИ — платформа прогнозной аналитики Webiomed, которую разработала компания «К-Скай». Платформа умеет обезличивать данные из электронных медицинских карт пациента, делать на их основе статистические отчеты и помогать врачам — например, проверять их назначения на соответствие клиническим рекомендациям и приказам Минздрава.
В реестре Росздравнадзора есть и другие инструменты на базе искусственного интеллекта. Большая часть разработана в России и предназначена для обработки и анализа медицинских изображений. Это, например Botkin.AI, который помогал врачам многих российских клиник работать с рентгенограммами во время пандемии коронавирусной болезни.
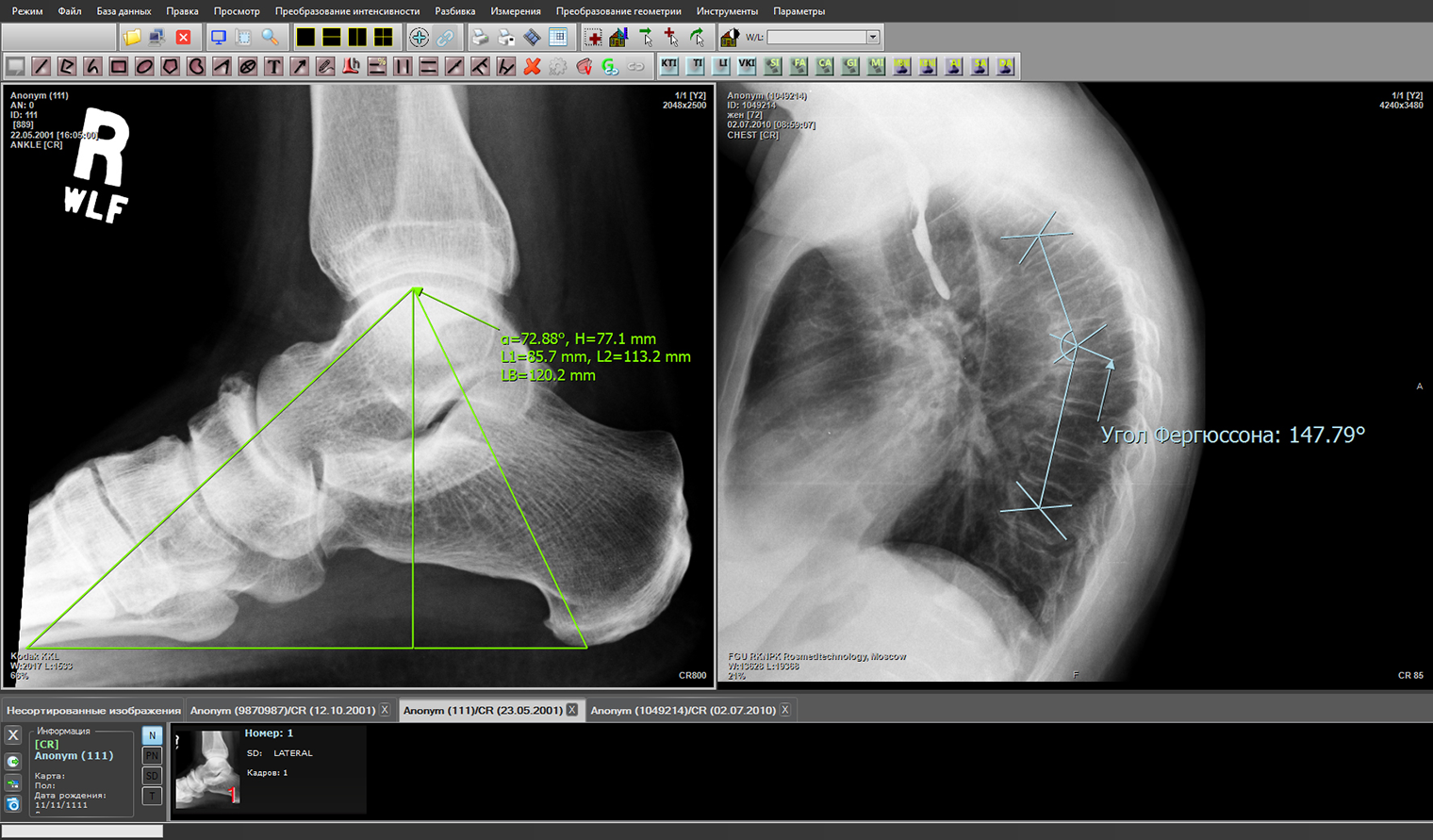
Другой пример — «Гамма-мультивокс», которая работает в клиническом центре Сеченовского университета. Она позволяет передавать сведения о направлении пациентов на исследования прямо на приборы лучевой диагностики — например, на томографы для КТ и МРТ. Результаты диагностики сразу попадают в электронную карту пациента в виде ссылки на медицинские изображения.
Но есть и программы, которые помогают врачам диагностировать заболевания и назначать лекарства. Например, цифровой помощник «Топ-3» от SberMedAI в 2024 году заработал во многих московских государственных больницах. Модель анализирует жалобы пациента из электронной медицинской карты, затем предлагает три наиболее вероятных предварительных диагноза. Врач может согласиться с одним из них или поставить свой. По заявлению производителя, система способна обнаружить 95% самых распространенных заболеваний.
Еще в клиниках Москвы с 2020 года используют различные инструменты искусственного интеллекта для анализа медицинских изображений: компьютерных томограмм легких, МРТ головного мозга и других.
При этом в реестре Росздравнадзора есть и иностранные разработки. Например, российские медицинские учреждения вправе установить в том числе японскую программу RayStation 8B для планирования и анализа лучевой терапии, которая работает в больницах Евросоюза.
По данным РБК, в 2024 году около 37% российских организаций в сфере здравоохранения уже начали внедрять решения с «умными» технологиями. Еще порядка 43% планируют это сделать в ближайшее время.
Как используют ИИ в частной клинике
Сейчас мы не столько используем ИИ, сколько готовимся к изменению процессов в медицине. Они меняются — и стремительно. То, что нам казалось инновационным еще вчера, сегодня представляется заурядным, многие проекты приходится корректировать на ходу.
Несколько лет мы разрабатывали систему контроля качества медицинской помощи, встроенную в медицинскую информационную систему, — «Ася». Это не совсем то, что люди привыкли видеть в «рассуждающих» моделях, а скорее прикладная система, обученная на миллионах качественных записей врачей.
Она знает признаки хорошей медицинской консультации и оценивает каждую новую запись в баллах. То, что ей представляется нестандартным отклонением от образа хорошей записи, — например, несоответствие диагноза и лечения, диагноза и осмотра — отправляется на проверку живым экспертам.
Уже весьма давно развиваются системы помощи в визуализирующих методах. Мы используем такой продукт в оценке стоматологических рентгеновских томографий. Система подсвечивает участки, где есть отклонение от нормы или, возможно, неправильно проведено лечение. А врач оценивает, не ошибается ли она.
Подобная система также встроена в аппарат для картирования кожи. Есть люди, у которых десятки родинок и повышенный риск меланомы. Оценивать все образования на коже вручную трудоемко, можно ошибиться. ИИ предлагает обратить внимание на элементы высокого риска и подозрительные на меланому, их врач изучает особенно пристально.
Мы ожидаем, что все новые поколения диагностических аппаратов будут оснащаться ИИ. Пока такое еще редкость, но уверен, что эндоскопы следующего поколения начнут подсказывать, например, где искать полип, а где вероятна атрофия слизистой желудка. То же касается томографов, аппаратов УЗИ, рентгена.
Насколько хорошо работает ИИ в рентгенологии
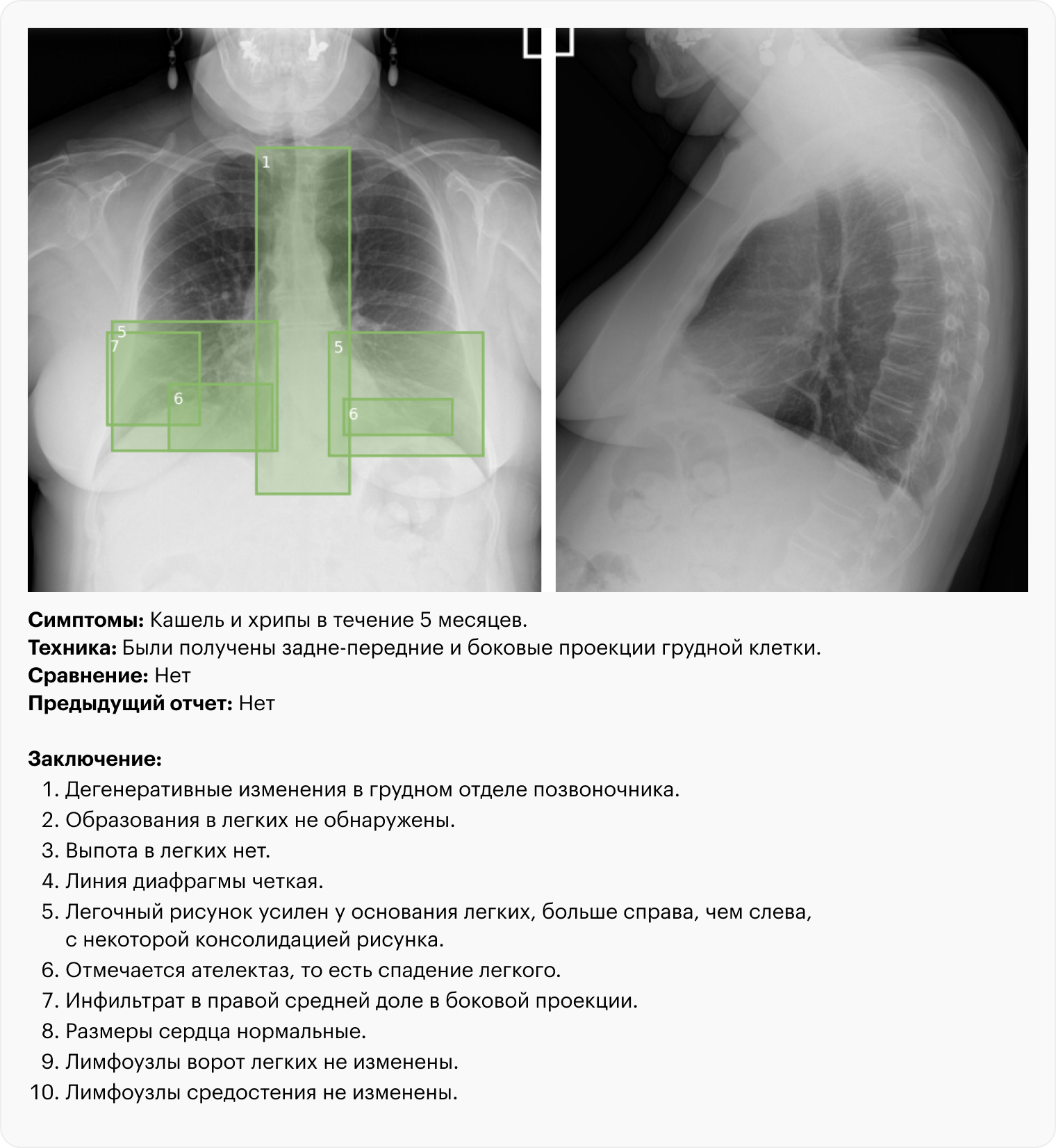
Сейчас появились ИИ-сервисы, способные выявлять патологические изменения по данным рентгенографии грудной клетки, компьютерной томографии головы, грудной клетки и брюшной полости. Такие модели проходят длительное обучение: рентгенологи размечают на снимках, где есть патология, а ИИ в дальнейшем может самостоятельно находить похожие изменения.
Можно сказать, что ИИ-сервис видит только те изменения, которым его обучили, и с легкостью пропускает все остальное. Допустим, он умеет искать компрессионные переломы позвоночника, при которых высота позвонков снижена. Но если он не умеет различать другие виды переломов, они будут пропущены. С другой стороны, ИИ не устает к концу дня и не может отвлечься на болтовню с коллегами.
В частной клинике, где я работаю, есть алгоритм для анализа КТ грудной клетки. Его подсказки могут быть полезны, если четко знать границы возможностей этого сервиса. Например, модели, применяемые сейчас, не анализируют историю болезни пациента, без знания которой не получится предположить диагноз. Возможно, в будущем этот недостаток будет исправлен.
В чем ИИ сейчас действительно полезен рентгенологам, так это в морфометрии . Например, он способен быстро и точно измерить объем выпота в плевральной полости, просветы сосудов, высоту позвонков. На эти измерения уходит немало времени, это делать скучно, зачастую измерения разных врачей не совпадают друг с другом.
С какими проблемами сталкиваются разработчики и врачи, которые используют медицинский ИИ
Способности моделей медицинского ИИ уже сравнимы с возможностями недавнего выпускника медицинского вуза, учившегося старательно, но звезд с неба не хватавшего. И все же с их широким применением пока существует ряд серьезных проблем, которые ученые и врачи еще не научились решать. Вот основные.
Проблемы с безопасностью данных пациентов. Чтобы медицинская модель смогла чему-то научиться, нужно много медицинских данных из карт настоящих пациентов.
ИИ учится на частично анонимизированной медицинской информации, но полностью убрать персональные данные невозможно. Недавние исследования показывают: некоторые модели могут раскрывать детали данных, на которых учились. Причем это может произойти как случайно, так и в результате преднамеренной атаки, когда злоумышленники целенаправленно стремятся похитить персональную информацию. В случае некоторых диагнозов угроза раскрытия может стать инструментом шантажа.
Во многих странах пытаются найти решения этой проблемы, но универсального и помогающего на 100% пока нет.
Предвзятость медицинских данных, доступных для обучения. Чтобы ответы медицинской модели были точными и полезными, данные, на которых она учится, должны быть как можно более полными и непредвзятыми. Таких качественных данных не хватает.
Например, известно, что до 1993 года женщин редко включали в клинические исследования — поэтому до сих пор не до конца понятно, как многие лекарства работают в женском организме. Кроме того, некоторые этнические группы изучены гораздо хуже, чем другие. Подобные пробелы в знаниях могут привести к серьезным проблемам — и, на самом деле, уже приводят.
Например, исследование 2020 года продемонстрировало, что пульсоксиметры часто завышают показатели у темнокожих пациентов. Из-за этого есть риск, что они не получат необходимого лечения. Получается, в медицинское устройство на основе ИИ уже на старте может быть заложена предвзятость, которая будет ставить под угрозу здоровье или даже жизнь некоторых групп пациентов.
Непонятно, кто будет отвечать за медицинские ошибки моделей. Уже сейчас ясно, что ИИ почти гарантированно будет неточным. Эту проблему дополнительно усугубляет тот факт, что далеко не всегда понятно, как алгоритмы приходят к тому или иному выводу. А у их разработчиков пока нет четких правил для проверки безопасности и эффективности моделей, хотя бы отдаленно приближенных к методам доказательной медицины.
Кто в будущем будет нести ответственность за ошибки ИИ — компания, которая разработала модель, больница, которая ее внедрила, или врач, который ее использовал, но не учел «встроенных» ограничений, — не всегда до конца ясно.
Может ли ИИ приводить к врачебным ошибкам
В том виде, в каком ИИ используют сейчас, он не может приводить к ошибкам: он может ошибаться сам — например, видеть проблемы там, где их нет, — но последнее слово все равно за врачом. Решений в медицине ИИ пока не принимает: для этого нет достаточно совершенных моделей и законодательства, которое позволяло бы ему это делать. Хотя я уверен, что это вопрос времени — и возможно, весьма скорого.
Еще врачи участвуют в проектах обучения ИИ. Например, в онкологии модель предлагает оптимальную схему лечения с учетом десятков особенностей пациента — от его общего статуса здоровья до генетики.
Интересный проект ведет главный хирург нашей клиники Александр Жаугашев: обучение ИИ на примере видеозаписей лапароскопических операций. Пока система способна находить моменты в длинной записи, где возможна ошибка хирурга или трудоемкая нестандартная часть вмешательства. Но в будущем ИИ сможет давать хирургу подсказки — например, подсвечивать необычно расположенный сосуд, предлагать оптимальное следующее действие.
Если суммировать, ИИ пока входит в медицину как помощник, но, думаю, в скором будущем он станет субъектом, которому будет делегировано право принимать некие решения.
Не все умеют правильно пользоваться медицинскими моделями. Разработчики ИИ предупреждают, что ответам их моделей нельзя полностью доверять. Но сам факт появления медицинских чат-ботов уже упростил доступ к медицинской информации, а ее саму сделал обманчиво понятной. Правда, объяснение модели совсем не обязательно окажется правильным с научной точки зрения. И даже если человек встретит по-настоящему компетентного ИИ-помощника, без медицинского образования он не всегда сможет правильно понять и применить его совет. Появление медицинских моделей автоматически увеличивает риски, связанные с самолечением.
У врачей тоже пока нет общего понимания, как использовать ИИ в работе — и в каких пределах. Например, опрос немецких студентов-медиков показал, что они считают медицинские модели надежными, заслуживающими доверия и технически компетентными. При этом опрошенные отмечали, что у них мало базовых знаний о том, как именно работает ИИ, в каких сферах его можно применять и в какой степени ему доверять. Студенты хотели бы, чтобы этому учили в медицинских вузах.
Из-за этого теоретически может возникнуть ряд проблем. Например, врачи могут слишком сильно полагаться на советы моделей. А это приведет к тому, что они перестанут перепроверять рекомендации искусственных помощников. Даже если доктора делегируют моделям только административную и техническую работу, всегда остается риск, что они станут тратить на общение с пациентом не больше, а меньше времени, чем сейчас. Ведь на обычном приеме врач должен как минимум опросить человека о его симптомах и самочувствии. Если это будет автоматически делать ИИ, поводов говорить с пациентом станет меньше.
Скорее всего, руководство больниц будет поддерживать такое положение вещей: им выгодно, чтобы врачи успевали принять как можно больше пациентов за рабочий день. Все это может привести к тому, что качество медицинской помощи станет хуже, а не лучше.
Как сейчас взаимодействуют ИИ и врачи
При текущем развитии ИИ не может заменить врача, в том числе рентгенолога. Например, правовой статус ИИ в медицине в нашей стране не определен. По действующим нормам, он не может быть субъектом права. Ответственность за ошибки будет нести медицинское учреждение или врач — в последнем случае вплоть до уголовной.
Впрочем, пока плюсов применения ИИ больше, чем минусов. Например, в условиях большого потока пациентов в государственном здравоохранении он может выступать в роли помощника, способного взять на себя измерения и поиск подозрительных находок, снимая нагрузку с рентгенолога. При этом окончательное решение и постановка диагноза остаются за врачом.
Но врачи должны четко знать границы возможностей используемого ИИ-сервиса — например, какие патологии он способен находить, а какие нет. Для рентгенологов — в сочетании с пониманием полной ответственности за описание снимков и заключение, пусть и сделанные с помощью ИИ, — это позволит улучшить качество работы, а не ухудшить.
Здесь в полной мере работает аналогия с системой автопилота: с ее появлением самолеты не стали летать без летчиков, так как ответственность слишком высока. Но полеты стали безопаснее, а трудная работа пилота — проще.
Сможет ли ИИ когда-нибудь заменить врача
Строго говоря, медицинский ИИ никогда не предназначался для того, чтобы заменить врача. Большая часть уже существующих моделей — просто наборы программ, которые спроектированы так, чтобы служить вспомогательным инструментом.
Это касается даже похожих на Med-PaLM чат-ботов: предполагается, что они будут отвечать только на простые и распространенные медицинские вопросы, чтобы разгрузить врача для более сложных случаев. Поэтому, хотя они и учатся почти как люди, на самом деле их корректнее сравнивать не с медсестрами и врачами, а с медицинскими инструментами — такими, как стетоскоп или аппарат МРТ.
Гораздо вероятнее не то, что медицинский ИИ заменит врачей, а то, что доктора, которые используют в работе те или иные модели, в конце концов заменят тех, что работают «по старинке». В сфере рентгенологии такая замена, по сути, уже почти произошла.
Правда, сказать, когда именно тандем из естественного и искусственного медицинского интеллекта станет вести прием в каждой поликлинике, пока трудно. Ведь проблемы, связанные с медицинскими моделями, до сих пор не решены — и это ограничивает их повсеместное внедрение в медицинских организациях.
Запомнить
- Из 2025 года кажется, что медицинский ИИ вряд ли полностью заменит врача — по крайней мере, в ближайшее время. Больше похоже, что модели так и останутся вспомогательным, хотя и полезным инструментом врачебной практики.
- При этом медицинский ИИ уже начал влиять на то, как пациенты пользуются медицинскими услугами, а врачи оказывают их.
- Начиная с 2020 года все больше российских и международных клиник внедряет технологии медицинского ИИ, но массовым это явление еще не стало.
- Распространенность моделей в разных сферах врачебного знания тоже разная. Например, пока фармкомпании и врачи некоторых медицинских специальностей еще только присматриваются к новому инструменту, в рентгенологии модели уже стали обыденностью.
Новости о здоровье, интервью с врачами и инструкции для пациентов — в нашем телеграм-канале. Подписывайтесь, чтобы быть в курсе происходящего: @t_zdorov