Как проходят роды
Роды — непредсказуемый процесс.
Одна женщина может рожать несколько суток, другая — час. Бывает, у одной и той же мамы первенец появляется на свет естественным путем, а второй ребенок — при помощи операции. Воды могут отойти в начале схваток или уже при потугах.
Предугадать, как пройдут роды, нереально. Но можно узнать о них больше, чтобы чувствовать себя увереннее и меньше тревожиться.
Некоторые ссылки в статье недоступны в РФ
Как подготовиться к родам
Подготовка помогает настроиться на роды. Одни женщины начинают ее, как только тест на беременность покажет две полоски, другие — на последних неделях беременности. Но готовиться к родам полезно в любом случае. Вот как советует это делать акушер-гинеколог из США.
🎓 Пройдите курсы для беременных. Они могут быть очными или онлайн, бесплатными и платными. Это не обязательно, но помогает настроиться на роды, понять, чего ждать от процесса. А еще — подготовиться морально и иногда физически: некоторые курсы включают, например, йогу для беременных.
Занятия ведут акушеры, гинекологи, психологи, педиатры. Вот о чем они рассказывают:
- какие есть этапы родов;
- что взять с собой в роддом;
- как себя вести во время родов — правильно двигаться, дышать, тужиться;
- как облегчить боль при схватках;
- что ждет маму сразу после рождения ребенка.
Курсы различаются по длительности, программе, формату, а еще некоторые можно посещать с партнером.
Обычно в женской консультации, роддоме, а иногда и детской поликлинике такие занятия бесплатны и доступны по ОМС. Объявления о курсах для будущих мам часто размещают на информационных досках. О них также можно спросить в регистратуре.
Бывают и платные варианты — как правило, в частных клиниках и при городских больницах. Есть и онлайн-курсы, например, «Как подготовиться к рождению ребенка» в Учебнике Т—Ж.
Начать посещать курсы рекомендуют за 8—10 недель до родов, то есть на 30—32-й неделе. Если ожидается двойня — то на 28—30-й: при многоплодной беременности роды чаще наступают раньше, чем при вынашивании одного ребенка.


📝 Составьте план родов. Для одних женщин важно во время схваток чувствовать себя свободно: ходить, качаться на фитболе, при желании принять душ, чтобы облегчить боль. Другие планируют рожать не на стандартном родильном столе, а сидя на корточках или стоя на коленях. Третьи хотят водные роды. Четвертые готовы идти в родзал только вместе с партнером.
Чтобы было легче выбрать врача и определиться с роддомом, где учтут пожелания, пригодится план родов — список предпочтений во время и после появления ребенка на свет.
Американская ассоциация ведения беременности советует роженицам оставаться гибкими в своих желаниях, потому что не всегда все идет по плану. Тем не менее план может стать эффективным инструментом для обсуждения важных деталей с врачом, акушеркой, доулой , партнером. Это поможет сохранять спокойствие и чувствовать себя увереннее.
📌 Вот о чем специалисты советуют подумать заранее:
- когда и на чем поедете в роддом;
- кого хотите видеть рядом в дородовой палате и во время родов;
- воспользуетесь ли эпидуральной анестезией или прибегнете к другим способам легче перенести неприятные ощущения — например, ходьбе или массажу;
- как относитесь к стимуляции родовой деятельности и при каких условиях согласны на нее;
- при необходимости дадите ли согласие на эпизиотомию . Стоит учитывать, что, если женщина будет без сознания или в критическом состоянии, врачи могут провести процедуру и без заранее подписанного согласия;
- как и в какой позе хотите родить — стандартно на спине, на корточках, на специальном стульчике, стоя на коленках, в ванне;
- считаете ли нужным отсрочить пережатие пуповины у ребенка и, если да, на какое время;
- хотите ли немедленного контакта с младенцем «кожа к коже»;
- планируете кормить грудью сразу после родов или позже;
- согласитесь ли делать ребенку прививки;
- какие условия устроят после родов — общая палата вместе с другими женщинами или индивидуальная за отдельную плату.
При платном контракте на роды в некоторых больницах план прикладывают к договору, что дает плану юридическую силу. По ОМС тоже можно приехать в роддом и попросить врачей придерживаться плана, но полагаться придется скорее на лояльность медперсонала.
🏥 Выберите роддом. Если женщина знакома с возможностями медучреждения, ей проще понять, удастся ли родить там так, как хочется, или стоит поискать другой вариант. В этом помогут отзывы, сайты родильных домов, а также их социальные сети — обычно там публикуют фотографии палат, сообщают о платных услугах и знакомят с врачами. Часто роддома проводят дни открытых дверей.
Можно пойти от обратного: выбрать врача и уже после — медицинское учреждение, в котором он работает. Главное — чтобы видение идеальных родов совпадало и у женщины, и у доктора.

Врачи говорят, что до 34-й недели беременности роддом выбирает женщину, а после 34-й недели женщина — роддом. Дело в том, что если роды начнутся раньше этого срока, скорая повезет в ближайший. Если после — можно выбирать медучреждение, ориентируясь на свои запросы. По этой же причине контракт на платные роды во многих роддомах разрешают заключать только после 34-й недели.
Вот на что еще стоит обратить внимание:
- Близость к дому — чем ближе, тем лучше. Иногда роды бывают стремительными, то есть весь процесс занимает меньше трех часов.
- Наличие отдельной родильной палаты. В некоторых учреждениях родзалы рассчитаны на двух и более рожениц — кого-то это может смутить. Меня разместили в двухместной палате: напротив меня лежала другая рожающая женщина.
- Есть ли в родильной палате ванна — если решите рожать в воде.
- Расположение туалета и душевой — на этаже или в послеродовой палате.
Раз в год каждый роддом закрывают на санитарную обработку: в течение двух недель весь корпус дезинфицируют. График плановых моек известен заранее: например, когда именно закрываются роддома Москвы, можно посмотреть на портале открытых данных. Важно уточнить даты обработок понравившихся медучреждений: если они окажутся слишком близко к предполагаемой дате родов, ПДР, лучше заранее поискать запасной вариант.
Я изучала разные роддома Санкт-Петербурга, читала о них отзывы. Выбрала два: роддом № 1 на Васильевском острове — далеко от своего дома, и новый — в соседнем районе. Контракт не заключала.
Рожать меня увезли на скорой. Я просилась на Васильевский остров, но врач сказал, что доехать туда не успеем, и предложил другой, третий вариант — родильный дом в центре. Он оказался в плохом состоянии: ремонт обшарпанный, душ и туалеты — на этаже, но хотя бы послеродовые палаты одноместные.
Если бы я знала, что так будет, заранее бы выбрала хороший с точки зрения бытовых условий роддом и познакомилась с врачом и акушеркой. Поэтому, если есть такая возможность, лучше ее использовать.
👜 Соберите сумку по правилу трех пакетов. В первый положите все необходимые документы, во второй — вещи для родовой палаты, в третий — то, что понадобится вам и ребенку уже после родов. Сделать это стоит примерно за три недели до ПДР.
Дополнительно можно собрать еще одну сумку — с вещами для выписки. Обычно ее передают партнеру или другим родственникам, которые будут забирать мать с ребенком из больницы. Если женщина планирует выписываться самостоятельно, все это можно оставить в камере хранения роддома.
Списки разрешенных вещей есть на сайтах родильных домов — полезно изучить их заранее, так как персонал строго относится к тому, что будущая мама берет с собой. Подробно о том, что нужно взять в роддом, мы рассказали в другой статье Т—Ж.
Я собирала сумку на 38-й неделе беременности. Положила послеродовые прокладки, вкладыши для груди, средства гигиены, сменное белье для себя, одежду и подгузники для ребенка. В родильном зале мне пригодились только моющиеся тапки, бутылка с водой, гигиеническая помада и телефон с зарядкой.
🧸 Подготовьте жилье. Обустройте детскую: соберите кроватку, пеленальный стол, комод и другую мебель для новорожденного. Некоторым пригождается и кокон — в нем ребенка можно переносить из комнаты в комнату. О том, что необходимо новорожденному, писали в статье «Сколько стоит ребенок в первый год».
Также приготовьте вещи, которыми будете пользоваться по возвращении:
- Средства гигиены для ребенка — подгузники, влажные салфетки, гель для подмывания, крем, пеленки.
- Детскую одежду — боди, распашонки, штанишки, носки, шапочки, а также рукавички — я брала по две пары, так как первое время младенец махал руками и таким образом царапал себя и будил.
- Гигиенические средства для мамы — послеродовые или просто большие прокладки, так как кровянистые выделения после родов могут идти 4—6 недель. Если планируете кормить грудью, понадобятся специальные вкладыши, которые вставляются в бюстгальтер — иногда молоко будет выделяться непроизвольно.
- Одежду для мамы — специальное нижнее белье, а также комфортные футболки и кофты для кормления.
За пару недель до родов мы установили дома кроватку для ребенка, купили пеленки и несколько комплектов сменной одежды. Пеленального стола не было: для него не нашлось места, плюс я посчитала, что мне он не нужен. Зато пригодился фитбол — он часто спасал, когда стоять уже не было сил, а ребенка нужно было укачать.
Что происходит в роддоме
В любом родильном доме — три отделения:
- Дородовое. Туда женщина поступает, если есть причины для госпитализации — например, повышенное давление, хронические заболевания, беременность более 41 недели или запланированное кесарево сечение.
- Родовое. В это отделение женщина поступает, когда родовая деятельность уже началась. После родов мама остается в родблоке на два-три часа под наблюдением акушерки. Это нужно на случай возможных осложнений — например, если начнется кровотечение.
- Послеродовое. Это обычные палаты с кроватями, где мама с ребенком проводят еще два-три дня или дольше — в зависимости от состояния.

Расскажу, что ждет будущую маму при поступлении в роддом.
Оформление документов. В медучреждение надо представить:
- Паспорт.
- Полис обязательного медицинского страхования.
- СНИЛС.
- Обменную карту — документ с данными о здоровье роженицы, то есть результатами анализов, обследований, со сведениями о заболеваниях, заключениями врачей. Эта информация поможет сформировать правильную стратегию поведения медперсонала, а еще убедиться, что женщина здорова и не опасна для других новорожденных и матерей в послеродовом отделении.
Также будущая мама подписывает документы — например, согласие на медицинское вмешательство и предоставление информации о состоянии своего здоровья.
Осмотр у врача. Доктор может осмотреть женщину на кресле, чтобы оценить раскрытие шейки матки, а также сделать кардиотокографию , чтобы послушать сердцебиение ребенка и отследить его состояние.
Перед родзалом будущей маме также обычно предлагают две процедуры:
- Клизму. Во время потуг — выталкивания ребенка наружу — непроизвольно может опорожниться и кишечник. Клизма якобы позволяет это предотвратить. Но на деле она помогает не всегда, поэтому от нее можно отказаться.
- Бритье промежности. Раньше считалось, что бритье уменьшает риск инфекции при разрыве промежности и эпизиотомии. Но у этого нет доказательств, так что женщина сама решает, соглашаться ли ей на процедуру.
Как понять, что роды начались
- Схватки — сокращения мышц матки, благодаря которым ребенок продвигается по родовым путям. По ощущениям напоминают сильную менструальную боль, которая может отдавать в спину. Только регулярные и нарастающие схватки — признак наступления родов. Если сокращения начались, но вскоре пропали, в роддом пока можно не ехать.
- Отхождение околоплодных вод — жидкости, в которой ребенок находится в утробе.
- Отхождение слизистой пробки — это выделения, похожие на желтоватую слизь с прожилками крови. Пробка защищает матку от инфекций, а перед родами выходит из половых путей.
- Ноющая боль в пояснице.
- Позывы в туалет — вызваны давлением головки ребенка на кишечник женщины.
Схватки и отхождение околоплодных вод — главные признаки начала родов. Поэтому расскажу о них подробнее.
Как и когда начинаются схватки. В конце третьего триместра беременности, а иногда и раньше, могут начаться тренировочные схватки — их еще называют ложными или схватками Брэкстона-Хикса.
Признаки тренировочных схваток:
- Нерегулярны — наступают не чаще восьми раз в час или четырех раз в течение 20 минут.
- Одна схватка длится от 30 до 60 секунд.
- Болезненность умеренная или отсутствует. Обычно женщины описывают ложные схватки так, будто живот на время каменеет.
- Чаще наступают после физической нагрузки, секса, обезвоживания, при переполненном мочевом пузыре.
- Не усиливаются и через какое-то время — после отдыха, прогулки или теплой ванны — проходят сами.
У истинных схваток другие признаки. Они:
- Цикличны и происходят с интервалом, который постепенно уменьшается — сперва он может быть 15—20 минут и затем сокращается до пяти минут.
- Бывают сначала короткими, но постепенно становятся дольше минуты.
- Болезненные. Ощущения не меняются и не прекращаются, что бы вы ни делали.
- Могут возникнуть в любой момент.
- Со временем усиливаются. Отдых и теплый душ уже не помогают.
Как считать схватки. Регулярные и нарастающие схватки означают, что роды начались. Но прежде чем выезжать в роддом, схватки лучше посчитать — чтобы убедиться, что они настоящие. Иначе в роддоме могут отправить домой.
Можно использовать специальное мобильное приложение — например, «Счетчик схваток». Нужно нажать на кнопку, как только сокращение начинается, и повторить действие, когда оно проходит. Сделайте так несколько раз, и приложение подскажет, настоящие ли это схватки.
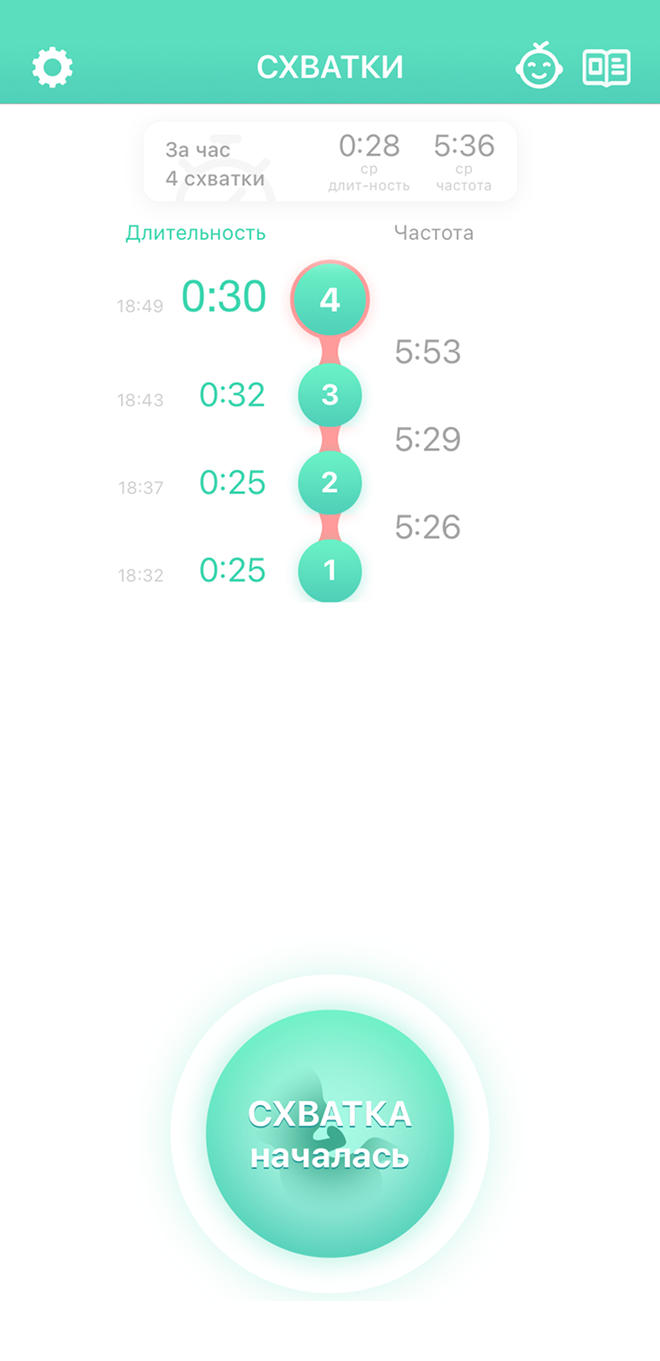

Можно посчитать схватки вручную. Понадобятся часы, бумага и ручка:
- Запишите время начала схватки — как только возникли боли внизу живота или в спине.
- Зафиксируйте время окончания схватки — то есть момент, когда болевые ощущения исчезли.
- Повторите те же действия несколько раз — чтобы увидеть длительность сокращений и временные интервалы между ними. Обращайте внимание на растущие регулярность и интенсивность болевых ощущений.
Если схватки частые — длятся примерно минуту и возникают раз в 5—7 минут в течение часа, — можно ехать в роддом. Стоит помнить, что вторые и последующие роды проходят быстрее.
В день родов у меня с утра болел живот. Но определить, истинные это схватки или нет, было сложно. Живот постоянно каменел, однако болезненных ощущений не было.
В какой-то момент я заметила, что живот начинает болеть с определенной частотой. Засекла интервалы через приложение, и оно подсказало, что пора в роддом.
Когда отходят воды. За отхождением вод всегда следуют роды — на какой бы неделе это ни произошло. Чаще всего воды отходят в период истинных схваток: сокращения мышц нарушают целостность плодного пузыря. Объем жидкости небольшой — на последних неделях это максимум стакан.
Иногда воды отходят внезапно и обильно — они должны быть светлые и немного мутноватые, ближе к прозрачному. А иногда постепенно и небольшими порциями — можно спутать с подтеканием мочи. Поэтому, если сомневаетесь или отошедшие воды настораживают — они зеленые или с примесью крови, — обязательно проконсультируйтесь с врачом.
Когда ехать в роддом. Короткий ответ: как только заметили признаки начала родов — отхождение околоплодных вод или регулярные схватки. А еще если:
- Открылось кровотечение. Обильные кровяные выделения из влагалища могут быть признаком осложнения беременности, например отслойки плаценты. Это опасное состояние, при котором женщину госпитализируют в ближайший роддом и делают экстренную операцию — иначе и ребенок, и мама могут погибнуть.
- Поведение плода сильно изменилось. Он стал двигаться активнее, чем обычно, или, наоборот, совсем прекратил шевелиться в течение нескольких часов подряд.
- Ваше состояние ухудшилось. Например, повысилось давление, появились сильные отеки, головная боль, тошнота или рвота — не один-два раза за день, а в течение целого дня. Это может быть признаком преэклампсии и требует вызова скорой помощи.
Что ждет женщину во время родов
Что такое раскрытие шейки матки. Во время беременности плод находится в матке, а в момент родов покидает ее через родовые пути — шейку матки, влагалище и промежность. Шейка матки узкая, но перед родами становится более плоской, широкой и короткой, а затем постепенно раскрывается, чтобы пропустить через себя ребенка.
Раскрытие шейки матки измеряют в сантиметрах или пальцах, где 0 — полностью закрытая и 10 — полностью раскрытая, когда головка плода опускается в таз. Чтобы родить ребенка, раскрытие шейки матки обязательно должно быть полным.
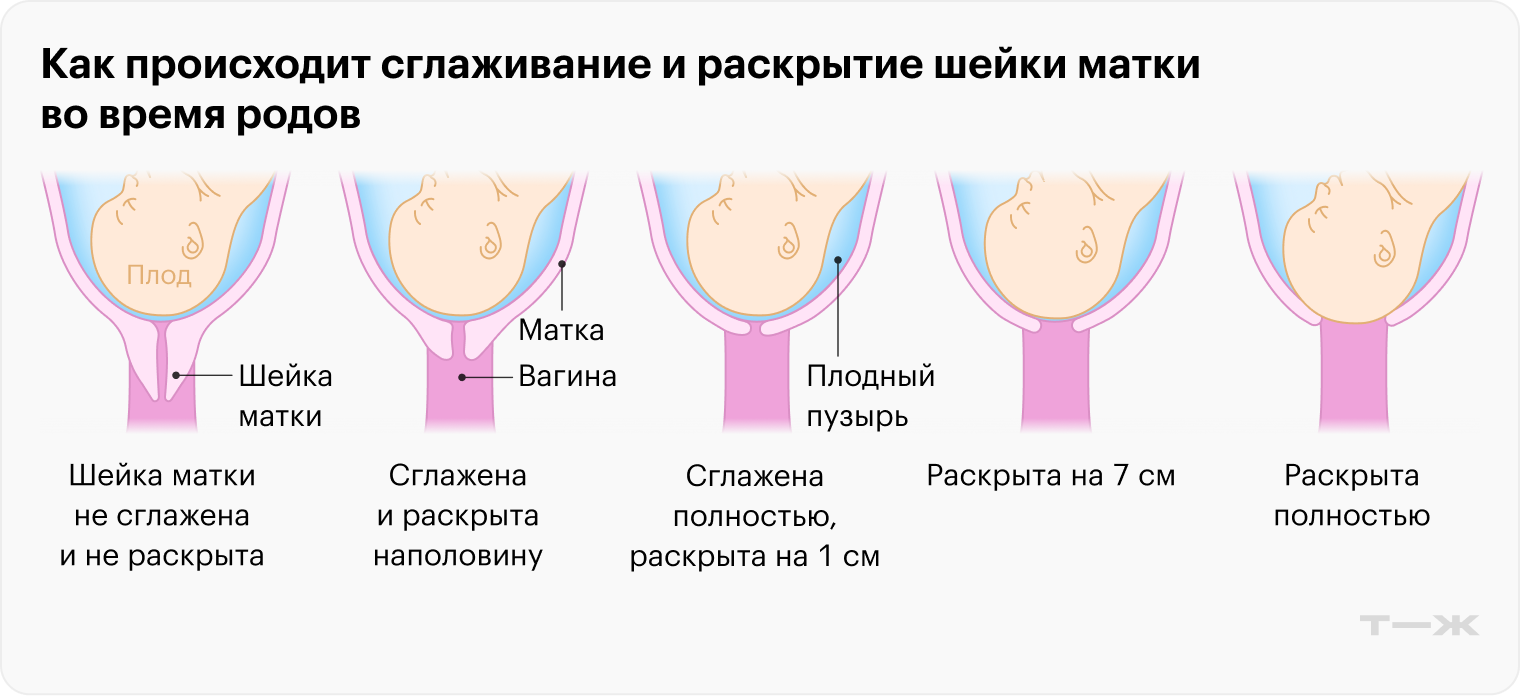
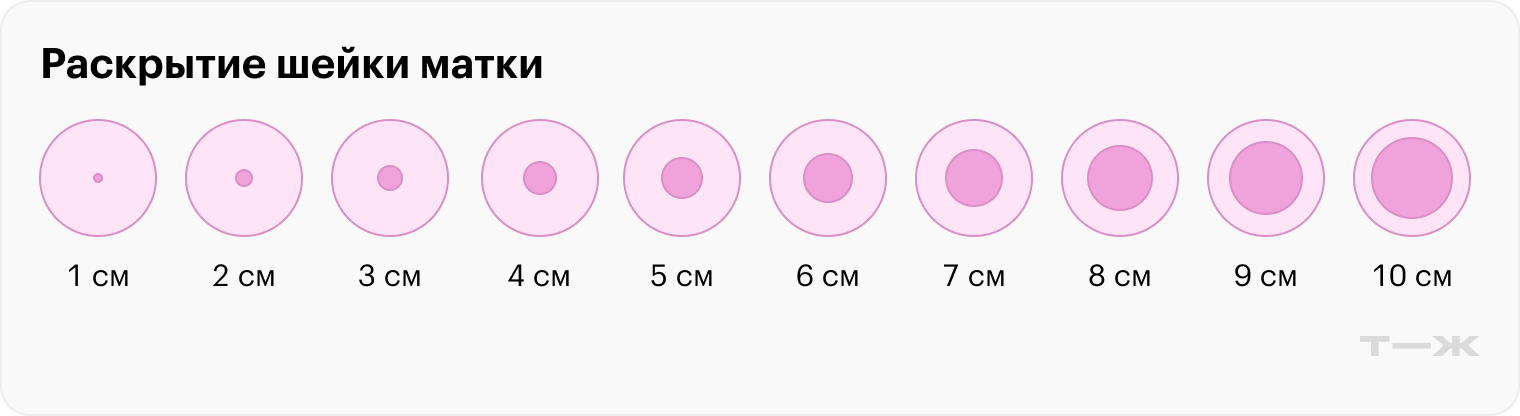
Какие есть периоды у родов. Их четыре, и все вместе они называются родовой деятельностью:
- Латентный период обычно длится от двух часов до нескольких суток. Женщина может ощущать нерегулярные схватки — от слегка неприятных до болезненных сокращений. В это время можно остаться дома. Облегчить неприятные ощущения помогут дыхательные упражнения, массаж поясницы, теплая ванна или душ, прогулка.
- Первый период, или активные роды, длится от четырех часов и больше. Схватки становятся регулярными и более сильными. Первым этапом считается раскрытие шейки матки от 4—6 до 10 см. Чем оно больше, тем сильнее и чаще ощущаются схватки.
- Второй период родов длится с момента полного раскрытия шейки матки до рождения ребенка. Во время него активные схватки сменяются потугами — это тоже сокращение мышц, но уже контролируемое, которое женщина делает специально. Роженица активно тужится, выталкивая младенца наружу под контролем акушерки и врача.
- Третий период — рождение плаценты, то есть оболочки, в которой плод находился в утробе. Плацента может выйти сама — максимум в течение часа после рождения ребенка — или с помощью медикаментов. В редких случаях врачам приходится удалять ее хирургически.
Какими бывают роды. Чаще женщины рожают на специальном кресле в положении лежа на спине. Альтернатива — вертикальные роды, когда женщина тужится в позе на корточках или коленях либо сидит на специальном стульчике.
Третий вариант — водные роды. Обычно в ванне или специальном бассейне женщина переживает схватки — вода притупляет боль. Но после лучше выйти из воды и родить на акушерском кресле. В Американском колледже акушеров и гинекологов подчеркивают, что непосредственное рождение ребенка под водой рискованно. В момент появления новорожденного на свет у врача затруднен доступ к родовым путям женщины, и он не может полностью контролировать процесс.
Если женщина вынашивает одного ребенка и беременность проходит без осложнений, она может выбрать, в какой позе рожать, и найти роддом, где умеют принимать такие роды. Например, вертикально можно родить и по ОМС, а в воде, как правило, только за деньги.
Сколько длятся роды. В среднем при первых родах от начала фазы, когда шейка матки активно расширяется, до непосредственно рождения ребенка проходит 8—18 часов. При второй и последующих беременностях — быстрее: обычно 5—12 часов.
Как ребенок выходит при родах. Если плод занимал в матке правильное положение — головное, — обычно сначала появляется головка. Бывает, что ребенок не переворачивается перед родами, и женщине приходится рожать его в тазовом предлежании — то есть младенец выходит ягодицами вперед. Обычно это показатель для кесарева сечения, но не всегда.
Кесарево — те же роды, но оперативные. В отличие от естественных, когда женщина рожает ребенка сама через потуги, во время кесарева врач делает скальпелем разрез на животе и через него достает ребенка из матки.
Эта процедура бывает плановой и экстренной. В первом случае женщина и врач заранее знают, как будут проходить роды. Во втором — решение принимают на месте.
Причин для оперативных родов много, среди них, например:
- предлежание плаценты — когда она расположена так, что мешает плоду выйти по родовым путям;
- проблемы со здоровьем у мамы — допустим, с сердцем или позвоночником;
- замедление родовой деятельности;
- узкий таз, через который ребенок не сможет выйти.
Что делают врачи во время родов
В родах участвуют несколько медиков. У каждого своя задача, но главная и общая — помочь женщине родить здорового ребенка. Вот кто, как правило, входит в дежурную бригаду:
- Врач — акушер-гинеколог ведет роды и принимает важные решения. Например, может отправить женщину на кесарево сечение, когда что-то пойдет не так. Если все хорошо, зачастую врач заходит в родзал один-два раза за весь период родов.
- Акушерка находится рядом с женщиной на втором и третьем этапах, подсказывает, как дышать, когда и как правильно тужиться, принимает ребенка и помогает маме приложить его к груди.
- Анестезиолог приходит, если женщине нужно ввести обезболивающее.
- Неонатолог осматривает младенца сразу после рождения.
Перечислю, что делают медики во время родов:
- Обследуют женщину и наблюдают за ее состоянием. Например, выясняют стадию родов, измеряют давление, проводят КТГ, прощупывают живот, чтобы определить положение плода и наличие схваток, отслеживают температуру тела и давление у матери.
- Поддерживают в процессе родов, помогают проживать схватки во время активной фазы — говорят как и когда тужиться, как дышать, чтобы роды проходили эффективнее.
- При необходимости назначают медицинские процедуры — например, введение анестетика, чтобы унять боль, или окситоцина, чтобы ускорить раскрытие шейки матки. Иногда прокалывают плодный пузырь или используют вакуум , проводят кесарево сечение.
- В послеродовой период следят за состоянием женщины и ребенка. Например, могут промыть дыхательные пути и пищеварительный тракт новорожденного, если воды были темными и инфицированными, или дать препарат для раскрытия легких — это часто нужно недоношенным малышам. Маме медперсонал помогает в том числе приложить ребенка к груди.
Как действовать роженице во время родов
Роды — особенно первые — волнующее для женщины событие. В процессе можно растеряться, потому что к болевым ощущениям и новому опыту сложно подготовиться. Но есть несколько базовых рекомендаций:
- Помогайте себе облегчить боль от схваток — ходите по палате, покачивайтесь на фитболе, примите теплый душ.
- Правильно дышите во время схваток и потуг — дальше расскажу подробнее, как это делать.
- Отдыхайте между схватками. Они болезненны, но цикличны — сначала наступают, потом проходят. В перерывах важно расслабляться, насколько это возможно, — лежать на кровати или стоять под душем.
После прокола околоплодного пузыря я была растеряна: не ожидала настолько сильной боли. Справиться с ней помогали две вещи: указания акушерки и возможность поговорить с медперсоналом на отвлеченные темы. Я полностью доверяла врачам и делала все, о чем они просили: меняла положения, дышала, тужилась. В результате довольно быстро родила здорового ребенка.
Как дышать во время родов. Правильное дыхание помогает облегчить боль, в зависимости от этапа родов оно бывает разным. Вот какие есть техники:
- Глубокое дыхание — вдох, а после выдох на четыре счета — помогает оставаться сосредоточенной. А еще сигнализирует медикам и партнеру, если он присутствует в родзале, что схватка началась или закончилась.
- Медленное дыхание. Готовясь к схватке, сделайте долгий вдох. Далее найдите точку фокусировки и сосредоточьтесь на ней во время медленного выдоха. Старайтесь при этом расслаблять тело.
- Ускоренное дыхание помогает на активной стадии родов. Мысленно подготовьтесь к схватке и вдохните перед ней. По мере увеличения интенсивности облегчайте дыхание, делая неглубокие вдохи со скоростью один вдох в секунду. Постарайтесь максимально расслабить шею и плечи. Частота дыхания должна увеличиваться вместе с интенсивностью сокращений. Когда схватка закончится, сделайте последний глубокий вдох и выдохните.
- Переменное дыхание похоже на пыхтение. При приближении схваток сделайте вдох и выдох. Далее — легкие, неглубокие вдохи через рот с частотой 5—7 вдохов каждые 10 секунд. После — длинный выдох.
- Импульсивное дыхание помогает, когда шейка матки полностью раскрыта. Сделайте вдох и попытайтесь представить, как ребенок проходит через родовые пути. При необходимости ускорьте дыхание в соответствии с сокращением мышц матки. Когда захотите потужиться, прижмите подбородок к груди, наклоните тело вперед, задержите дыхание во время толчка и медленно выдыхайте.
В момент родов вспомнить эти техники, возможно, не получится, но знать о них все равно полезно. В любом случае рядом будет акушерка — она подскажет, как правильно дышать.
Как тужиться при родах. Потуги приходятся на второй этап родов — когда шейка матки полностью раскрыта и готова пропустить через себя ребенка. Схватки должны быть регулярными и длиться примерно 60—90 секунд каждая. В это время возникает желание тужиться.
- Направленные, или контролируемые, потуги — когда акушерка ведет женщину через стадию потуг. В начале схватки она попросит сделать глубокий вдох, задержать дыхание, затем напрячь мышцы живота и тужиться вниз с максимально возможной силой, считая до 10. Потом быстро вдохнуть и потужиться снова: за схватку нужно успеть сделать три потуги. Некоторые мамы говорят, что это похоже на натуживание при дефекации.
- Спонтанные потуги — следование собственным инстинктам и рефлексам в ответ на схватки и давление, которое женщина чувствует при опускании головки ребенка. Можно тужиться несколько секунд в пик каждой схватки или через одну, со всей силы или расслабленно — делайте то, что говорит вам ваше тело. Этот метод также известен как потуги под руководством матери, и он работает только в родах без медикаментозного вмешательства.
В одном из исследований контролируемый способ, во время которого женщину просят тужиться вне зависимости от того, хочет она этого или нет, называют устаревшим. Длительная задержка дыхания приводит к апноэ и сердечной недостаточности у матери. Это снижает приток крови к плаценте и может привести к негативным последствиям для новорожденного.
Исследователи рекомендуют отдать предпочтение спонтанным потугам. Во время них ребенок чувствует себя лучше: его сердце бьется ровно и в нормальном темпе, и он получает достаточно кислорода.
Наиболее подходящий метод потуг можно обсудить с врачом или акушеркой во время беременности или схваток. Решение о том, как лучше тужиться, может основываться на ряде факторов, включая, например, использование эпидуральной анестезии, состояние ребенка и историю предыдущих родов, если они были.
Больно ли рожать
Большинство женщин испытывают неприятные или болевые ощущения на всех этапах родов. А у совсем небольшой части случается оргазм, который может произойти из-за выброса гормонов — он перекрывает боль. Насколько сильной она будет, зависит от особенностей организма и болевого порога женщины, — подробно писали об этом в другой статье Т—Ж.
На что похожа боль при родах. Каждая женщина описывает эти ощущения по-разному. Например, боль от схваток может напоминать:
- менструальные спазмы;
- тупую боль в пояснице;
- боль внутри бедра, которая распространяется по ногам.
В зависимости от этапа родов интенсивность боли, как правило, меняется. Сначала это могут быть редкие спазмы в животе с интервалом в полчаса-час. По мере раскрытия шейки матки схватки учащаются — и боль тоже.
У меня боль ассоциировалась с сильными менструальными спазмами, порой немного режущими, — и она возникала только во время схваток. Тело как будто не принадлежит тебе, схватки происходят сами собой. А вот при потугах я уже сама управляла мышцами. При этом процесс выхода ребенка из родовых путей был скорее приятным — будто испытываешь самое большое в жизни облегчение.
Как ослабить боль при родах. Это можно сделать самостоятельно или медикаментозно с помощью врачей.
Самостоятельно — это:
- ходить и занимать различные позы — например, опереться на кровать или полежать на боку;
- качаться на фитболе;
- делать массаж поясницы;
- класть теплые компрессы на поясницу — подойдет просто теплая ткань;
- принимать душ или ванну.


Если ничего не помогает, можно попросить анестезию. Это самый распространенный способ обезболивания, для него не должно быть противопоказаний. В основном медики вводят обезболивающее:
- Эпидурально — между позвонками, то есть в эпидуральное пространство. По мере необходимости анестетик непрерывно подается с помощью специальной иглы и катетера. Этот метод чаще всего выбирают, когда ожидаются длительные роды или женщина испытывает сильную боль.
- Спинально — однократная инъекция в спинномозговую жидкость. У роженицы полностью отключаются болевые ощущения ниже пояса, при этом она остается в сознании и может сама тужиться. Чаще к этому методу прибегают в экстренных ситуациях.
Какой тип анестезии использовать, решают врач и анестезиолог.
Я просила обезболивающее, но врач отказал. Началась активная стадия родов — в этом случае эпидуральную анестезию не ставят, так как веществу нужно время, чтобы подействовать. А я бы родила быстрее.
Какие нештатные ситуации бывают во время родов
В любой момент роды могут пойти не по плану, но акушерка и врач готовы ко всему. Расскажу о распространенных осложнениях и как с ними справляются.
Прекращение родовой деятельности. Бывает, схватки ослабевают, шейка матки не раскрывается или ребенок не опускается в родовые пути. Тогда медики прибегают, например, к введению окситоцина, чтобы усилить схватки и ускорить роды. Крайняя мера — кесарево сечение.
Разрыв промежности. Во время родов влагалище и окружающие ткани могут порваться. Если разрывы маленькие, они заживут сами. А если большие — доктор зашьет ткани после родов. Иногда, чтобы предотвратить разрыв, врач самостоятельно делает небольшой разрез. Анестезия тут не нужна: ткани растягиваются так сильно, что боль не чувствуется. А вот накладывать швы могут с обезболиванием.
Проблемы с пуповиной. Она может зацепиться за руку или ногу ребенка во время его продвижения по родовым путям. Если пуповина обвивается вокруг шеи, сдавливается или появляется раньше младенца, на помощь приходят врач или акушерка.
Нарушение сердечного ритма ребенка. В процессе родов врачи постоянно наблюдают за сердцебиением младенца. Если ритм нарушается, медработник зачастую просит женщину сменить положение, чтобы улучшить приток крови к плоду. Иногда в этом случае помогает эпизиотомия или требуется экстренное кесарево сечение.
Перинатальная асфиксия. Это состояние возникает, когда плод не получает достаточного количества кислорода в матке во время родов или сразу после. Тогда он рождается синим, и врачи наблюдают за ним два-три дня, пока кожа не приобретет естественный оттенок.
Застревание плеча, или плечевая дистоция, — когда голова ребенка выходит из влагалища, но одно плечо застревает. Зачастую в этом случае врачи используют приемы, которые помогают высвободить плечики, или прибегают к эпизиотомии.
Чрезмерное кровотечение может возникнуть, если роды привели к разрыву матки или матка не сокращается для выхода плаценты. Во всем мире такое кровотечение — основная причина материнской смертности. Но, к счастью, случается это редко: в 1—3% всех родов.
Что ждет женщину после родов
После самих родов мама отдыхает в родзале 2—3 часа, где за ней присматривают медработники. Затем, если все хорошо, ее и новорожденного переводят в послеродовую палату.
Обычно после естественных родов выписывают на третий день. Если было кесарево сечение — на пятый. В эти дни врачи наблюдают за состоянием мамы и новорожденного. Обычно женщине назначают препараты для сокращения матки и предотвращения кровотечений, обследуют, чтобы вовремя выявить возможные осложнения. Если были разрывы — могут направить на физиотерапию.
Женщинам, которые решили кормить грудью, медперсонал помогает наладить грудное вскармливание. Врачи и консультанты объясняют, как правильно прикладывать ребенка к груди, чтобы процесс кормления был комфортным, а новорожденному хватало молока. Еще рассказывают об основных навыках ухода за младенцем: пеленании, купании, смене подгузников, укладывании.
Дома родителям предстоит делать все это уже самостоятельно. Поначалу новорожденные проводят во сне большую часть суток, давая маме возможность восстановиться. Например, в первые недели после возвращения из роддома я много спала, смотрела сериалы и часто гуляла с малышом.
Будущим мамам на заметку
- Роды — всегда непредсказуемый процесс. Чтобы чувствовать себя увереннее, к ним лучше подготовиться: пройти курсы для беременных, составить план родов, определиться с роддомом и собрать сумку.
- При поступлении в роддом женщину ждет оформление документов и осмотр врачом. Гигиенические процедуры — клизму и бритье — делают по желанию роженицы.
- Главные признаки наступления родов — регулярные схватки и отхождение околоплодных вод.
- В роддоме женщине помогает дежурная бригада: врач, акушерка, иногда анестезиолог. Новорожденного осматривает неонатолог.
- После родов маму с ребенком обычно выписывают на третий день, а если было кесарево сечение — на пятый.
Знаете о декрете не понаслышке? Расскажите, как вы к нему готовились, чего ожидали и совпали ли ожидания с реальностью