По данным статистики, в РФ гайморитом каждый год болеет около 10 миллионов человек.
Это заболевание может быть осложнением обычного ОРВИ — в таком случае никакого особого лечения не требуется. Но иногда причиной гайморита может стать бактериальная инфекция — тогда могут понадобиться антибиотики. Разберемся, что такое гайморит, кто им болеет чаще всего и как его правильно лечить.
Что вы узнаете
Сходите к врачу
Наши статьи написаны с любовью к доказательной медицине. Мы ссылаемся на авторитетные источники и ходим за комментариями к докторам с хорошей репутацией. Но помните: ответственность за ваше здоровье лежит на вас и на лечащем враче. Мы не выписываем рецептов, мы даем рекомендации. Полагаться на нашу точку зрения или нет — решать вам
Что такое гайморит
Что это. Гайморит — воспаление слизистой оболочки полости носа и верхнечелюстных, или гайморовых, пазух . При этом процесс может затрагивать только одну пазуху, тогда воспаление называют односторонним, или сразу обе — двусторонний гайморит.
Чаще всего инфекция распространяется и на другие околоносовые пазухи, или синусы, например на лобные или решетчатые. Поэтому правильнее называть это заболевание синуситом либо риносинуситом: слизистая оболочка носа тоже вовлечена в процесс.
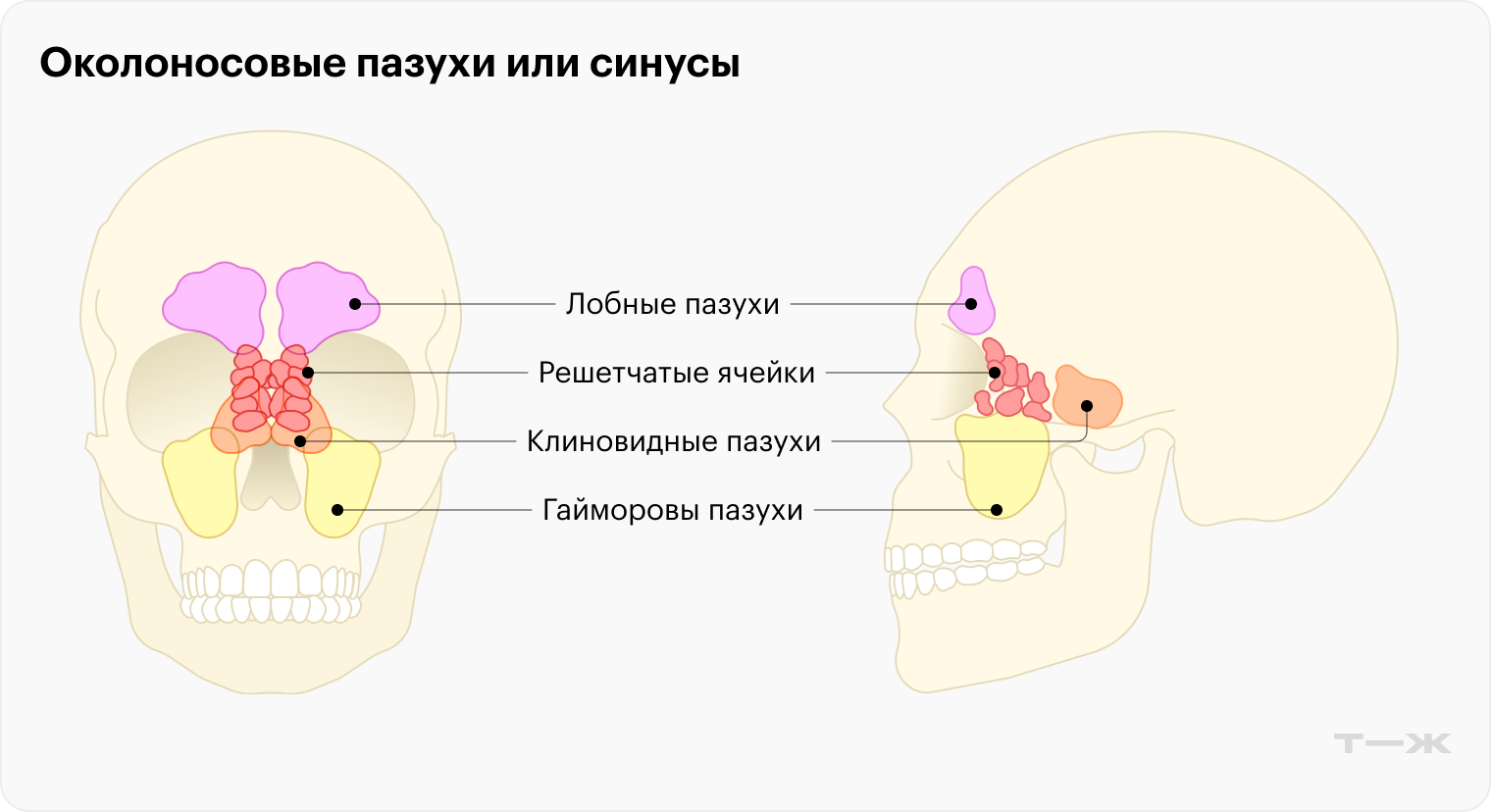
Виды синуситов. По длительности течения выделяют три вида синусита:
- Острый — длится менее 4 недель, встречается чаще всего.
- Подострый — от 4 до 12 недель.
- Хронический — дольше 12 недель.
Как часто встречается. Острый синусит — одно из самых распространенных заболеваний в отоларингологии. По некоторым данным, в год на 1000 человек приходится до 40 случаев. Хронический синусит встречается реже: его распространенность среди взрослых людей — порядка 5%.
Причины гайморита
Кто вызывает болезнь. Острый синусит может быть как вирусным, так и бактериальным. Но в подавляющем большинстве случаев, более чем в 90%, к инфекции околоносовых пазух приводят респираторные вирусы: риновирусы, аденовирусы, коронавирусы, вирус гриппа. На бактериальных возбудителей приходится менее 2% случаев острого синусита, среди них лидируют пневмококк и гемофильная палочка. Еще реже встречается грибковый синусит. Ему подвержены пациенты с ослабленным иммунитетом — например, при онкологических заболеваниях или неконтролируемом сахарном диабете. Как правило, он хронический.
Иногда инфекция может возникнуть из-за проблем с зубами — такой синусит называют одонтогенным. Он может развиться как следствие пародонтита , а также после удаления зуба или при попадании пломбировочного материала в верхнечелюстную пазуху.
Можно ли заразиться гайморитом. В основном синусит — следствие инфекций, которые передаются воздушно-капельным или контактно-бытовым путем. Например, со слюной при чихании и кашле, с пищей, через посуду или полотенца. То есть человек с синуситом может быть заразным, например распространять аденовирус, но совсем не факт, что у заразившегося от него тоже разовьется синусит, в большинстве случаев все обойдется обычной простудой.
Кто подвержен риску гайморита. Синуситом может заболеть любой человек любого возраста. Но есть ряд предрасполагающих факторов:
- Полипоз носа — разрастания слизистой оболочки носовых ходов и околоносовых пазух.
- Анатомические особенности — например, искривленная носовая перегородка или слишком узкие носовые ходы.
- Аллергический ринит, особенно связанный с плесневыми грибками.
- Кариес зубов верхней челюсти.
- Опухоли и травмы носа и околоносовых пазух.
- Курение — как активное, так и пассивное.
- Ослабленный иммунитет, например при онкологических болезнях.
Синуситом чаще болеют в осенне-зимний период, то есть тогда же, когда обычно встречаются различные ОРВИ. Согласно статистике, больше всех этому заболеванию подвержены люди от 45 до 64 лет.
Симптомы гайморита
Как и любая респираторная инфекция, синусит обычно начинается с насморка и заложенности носа, иногда может нарушаться обоняние. Отделяемое из носа может быть прозрачным, белым, желтым и даже зеленым. При этом изменение цвета слизи в течение болезни — не доказательство того, что ее вызвали бактерии, такое бывает и из-за вирусов.
К специфическим симптомам синусита относят лицевую боль, а именно — в области гайморовых и других пазух, то есть в подглазничной и околоносовой областях, в области лба. Если наклонить голову, может появиться ощущение распирания, а боль, как правило, усиливается. Но нередко бывает так, что болит все лицо и человек не может указать на конкретное место ее возникновения.
Также часто встречаются симптомы общей интоксикации: повышение температуры тела, головная боль, озноб, слабость. А обильное стекание слизи по задней стенке глотки может вызвать ее раздражение и спровоцировать кашель.
Диагностика гайморита
В большинстве случаев врач может поставить диагноз еще на этапе общего осмотра. Чаще всего синусит начинается остро, для него характерны два или более из следующих симптомов:
- Заложенность и выделения из носа.
- Боль или давление в проекции околоносовых пазух на лице.
- Потеря или снижение обоняния.
Если врач подозревает, что инфекция распространилась на окружающие ткани, он назначит КТ околоносовых пазух. Также это исследование может быть нужно при долгом тяжелом синусите. Если его сделать невозможно — например, в клинике нет компьютерного томографа, — вместо него проводят рентген или УЗИ околоносовых пазух. Всем людям с подозрением на синусит эти исследования не нужны: диагноз можно поставить и без них.
Иногда при подозрении на бактериальный синусит, например при температуре тела выше 39 °C и сильной боли, врач назначает общий анализ крови в динамике. Однократный анализ мало информативен: уровень лейкоцитов , СОЭ и других маркеров воспаления может быть повышен как при бактериальном, так и при вирусном синусите. Но нарастание этих показателей при повторном исследовании обычно говорит о бактериальной инфекции.
Мазок на микрофлору из носа берут, если состояние человека ухудшается или не улучшается, несмотря на лечение антибиотиками, а также при распространении инфекции за пределы околоносовых пазух. С помощью этого исследования можно определить возбудителя и его чувствительность к антибактериальным препаратам.
Лечение гайморита
Затрудненное носовое дыхание и лицевая боль, особенно в сочетании с высокой температурой, — это повод посетить врача. Иногда по ОМС сложно быстро попасть на прием к отоларингологу, тогда стоит обратиться к терапевту. При подозрении на острый синусит он может в срочном порядке и вне очереди запросить консультацию узкого специалиста.
Острый вирусный синусит. При этом типе заболевания антибиотики не нужны, лечение сводится к облегчению симптомов:
- Прием жаропонижающих для снижения температуры тела, если она выше 38,5 °C, и при сильной боли.
- Промывание носа солевыми растворами для удаления избыточной слизи.
- Использование назальных стероидных и сосудосуживающих спреев для уменьшения отека слизистой. Их не стоит применять дольше двух-трех дней.
- Обильное питье и постельный режим.
Иногда врачи рекомендуют паровые ингаляции. Но польза этого метода не доказана, хотя иногда он и может немного облегчить заложенность носа.
Бактериальный синусит. В этом случае антибиотики тоже нужны не всегда: около 75% пациентов полностью выздоравливают без них в течение месяца. Первую неделю-полторы человек чувствует себя плохо, как при ОРВИ, а потом состояние постепенно улучшается. Тогда ему нужно только поддерживающее лечение, как при вирусном синусите.
Но если симптомы болезни не уменьшаются дольше десяти дней или состояние улучшилось, а потом снова ухудшилось, без антибактериальных препаратов не обойтись.
Также существует ряд тревожных симптомов, при которых они тоже потребуются:
- Температура тела выше 39 °C дольше пяти дней.
- Сильная лицевая или головная боль, особенно если не помогают безрецептурные обезболивающие.
- Двоение в глазах.
- Отек и покраснение вокруг одного или обоих глаз.
- Ригидность, то есть повышенный мышечный тонус, и онемение шеи.
- Спутанность сознания.
Во всех перечисленных случаях и если симптомы гайморита не проходят или ухудшаются, нужно немедленно обратиться к врачу.
Тяжелый синусит. Гайморит без осложнений лечат дома. В тяжелых случаях может потребоваться госпитализация в лор-отделение. Чаще всего это случается, если из-за отека слизистой полностью закрывается отверстие, соединяющее околоносовые пазухи с полостью носа. Без естественного оттока жидкость в пазухах застаивается и может нагноиться.
В российских больницах для очищения околоносовых пазух иногда используют метод, который называют кукушкой, — промывание пазух методом перемещения жидкостей при помощи вакуума. Но эта процедура болезненна, после нее может усилиться отек слизистой или начаться кровотечение. А ее эффективность сопоставима с промыванием носа солевым раствором в домашних условиях.
Еще в редких случаях может понадобиться пункция, то есть прокол, гайморовой пазухи под местной анестезией. Ее назначают, если при остром синусите не помогли два-три курса антибиотиков. Делать процедуру до того, как испробованы все возможности антибактериальной терапии, не рекомендуют. Во время нее с помощью специальной изогнутой иглы из пазухи удаляют гной и промывают ее антисептиком.
При хроническом синусите, чтобы состояние улучшилось, зачастую надо восстановить естественное сообщение между пазухой и носовой полостью. В этом случае врачи могут рекомендовать хирургическое лечение — гайморотомию. Во время операции врач удалит увеличенные участки слизистой оболочки пазух, а также создаст условия для нормального отвода жидкости через носовые ходы. Это может быть нужно, например, при неэффективности консервативной терапии или при частых обострениях процесса.
Лечение синусита у детей такое же, как у взрослых, за исключением того, что спреи для носа им подбирают с учетом возраста. Также детям редко делают операции на пазухах — у них гаймориты чаще связаны с аденоидами , и проблема исчезает после их удаления, если оно показано, или уменьшения в подростковом возрасте.
Осложнения гайморита
Отит. Возникает, когда инфекция распространяется на ухо. Если она бактериальная, могут понадобиться антибиотики. В остальном лечение заболевания сводится к облегчению симптомов. Об этом мы подробно рассказывали в статье «Как лечить отит у ребенка».
Воспаление тканей глазницы. Чаще всего это негнойный процесс, сопровождающийся отеком и ограничением подвижности глаза. В этом случае назначают противоотечную терапию — глюкокортикоиды и диуретики . Но встречаются и гнойные осложнения, такие как абсцесс или флегмона глазницы. В такой ситуации нужны антибиотики, а иногда может потребоваться и оперативное лечение — санация очага инфекции.
Менингит. Очень редко бактериальный гайморит может привести к менингиту . Это состояние требует немедленной госпитализации. В основе лечения — антибиотики.
Внутричерепной абсцесс. Это нагноение тканей головного мозга, иногда возникающее на фоне бактериального синусита при его неправильном или несвоевременном лечении. Основные методы терапии в этом случае — операция и курс антибиотиков.
Запомнить
- Гайморит — воспаление слизистой оболочки полости носа и верхнечелюстных, или гайморовых, пазух. Сейчас это состояние называют острым риносинуситом.
- Гайморит может быть вирусным и бактериальным, в подавляющем большинстве случаев его вызывают вирусы.
- Антибиотики нужны только при бактериальном гайморите, вирусный они не лечат.
- Обычно синусит лечат дома, госпитализация требуется только в тяжелых случаях.
- Лечение гайморита и его осложнений входит в перечень услуг по полису ОМС.
Новости о здоровье, интервью с врачами и инструкции для пациентов — в нашем телеграм-канале. Подписывайтесь, чтобы быть в курсе происходящего: @t_zdorov