Почему при гипертонии может произойти инсульт и когда операция спасает жизнь
Этот текст написан в Сообществе, в нем сохранены авторская орфография и пунктуация. Описанный опыт — личный и не является медицинской рекомендацией
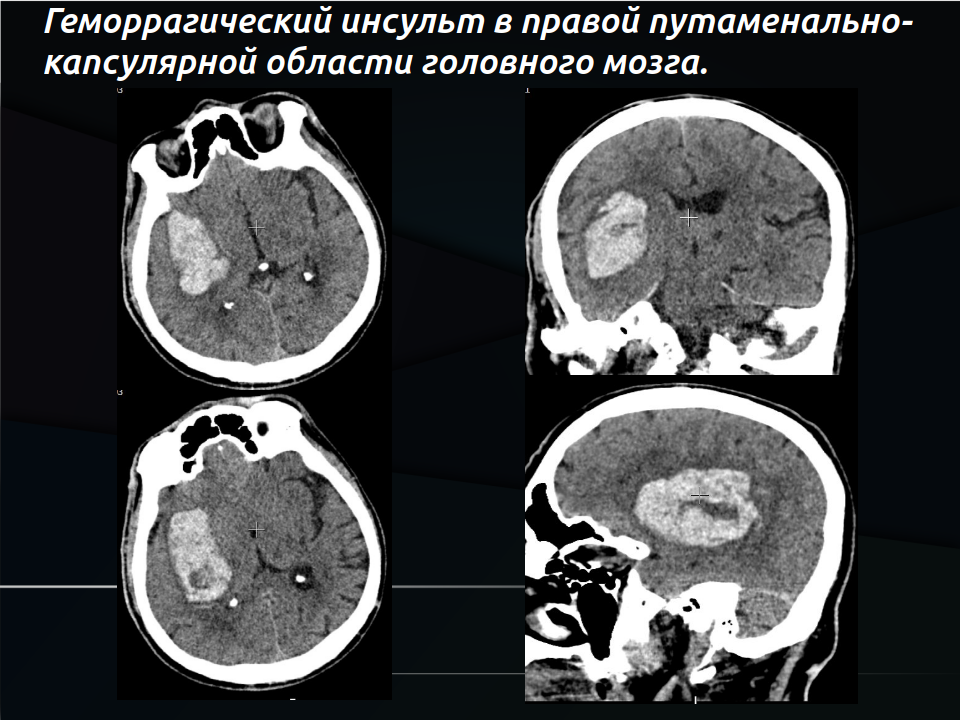
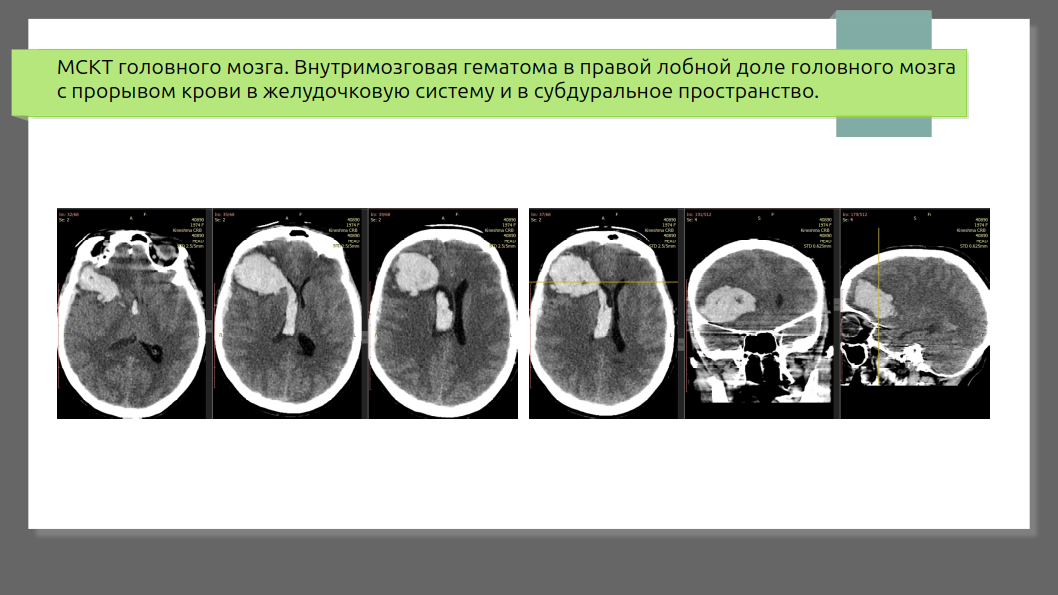
Гипертонический инсульт с кровоизлиянием в мозг одно из самых опасных состояний, которое может случиться внезапно. Представьте: в глубине мозга лопается маленький сосуд, и кровь изливается прямо в мозговую ткань, образуя гематому (сгусток крови). Это сдавливает нервные клетки, нарушает кровоток и запускает цепную реакцию повреждений.
Такие гипертензивные внутримозговые гематомы составляют 10–15% всех инсультов, но на них приходится до 40% смертей от этой болезни. Летальность достигает 40–70%, а среди выживших до 75% остаются с тяжёлой инвалидностью. Главный виновник — хроническая неконтролируемая артериальная гипертония.
О Сообщнике Про
Нейрохирург, кандидат медицинских наук. Консультирую по вопросам неврологической и нейрохирургической патологии головного и спинного мозга, позвоночника, периферических нервов. Работаю с результатами объективных методов исследования.
Это новый раздел Журнала, где можно пройти верификацию и вести свой профессиональный блог.
Почему это происходит
Долгие годы повышенное давление «изнашивает» стенки мелких артерий мозга (особенно в глубоких структурах: базальных ганглиях, таламусе, мозжечке и мосту мозга). Стенки становятся хрупкими, как старая резиновая трубка: развивается липогиалиноз (отложение жиров и белков) и появляются крошечные выпячивания — микроаневризмы Шарко-Бушара. При резком скачке давления сосуд разрывается.
Кровь не просто занимает место — она токсична для мозга. Продукты её распада вызывают воспаление, отёк и гибель соседних нейронов. Гематома механически сдавливает ткани, смещает структуры мозга и может прорваться в желудочки, что ещё больше ухудшает ситуацию.
Как распознать и быстро диагностировать
Симптомы развиваются молниеносно (в отличие от ишемического инсульта, где иногда есть «окно»):
- Внезапная сильнейшая головная боль («как никогда в жизни»).
- Рвота, нарушение сознания (от сонливости до комы).
- Слабость в половине тела (гемипарез), проблемы с речью, координацией или зрением.
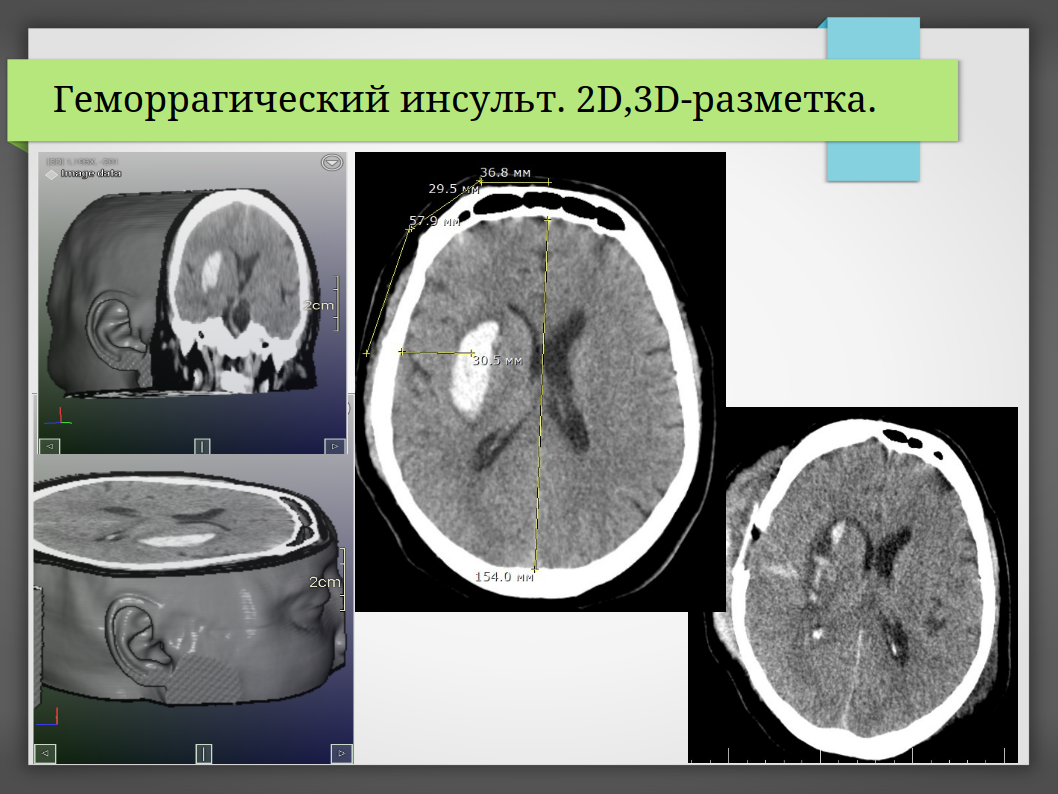
Золотой стандарт диагностики — компьютерная томография (КТ) головы. Она занимает минуты, чётко показывает гематому как ярко-белое пятно, измеряет её объём (часто по простой формуле ABC/2), выявляет отёк и смещение мозговых структур. При необходимости делают КТ-ангиографию, чтобы исключить другие причины (аневризмы, мальформации) или увидеть «spot sign» — признак продолжающегося кровотечения.
МРТ полезна позже для уточнения деталей, но в острейший период КТ быстрее и доступнее.
Лечение: операция или консервативная терапия
Большинству пациентов (70–85%) проводят консервативное лечение: строгий контроль давления (не слишком резко, чтобы не ухудшить кровоснабжение мозга), борьба с отёком (маннитол и др.), поддержка дыхания, профилактика осложнений. Это база для всех.
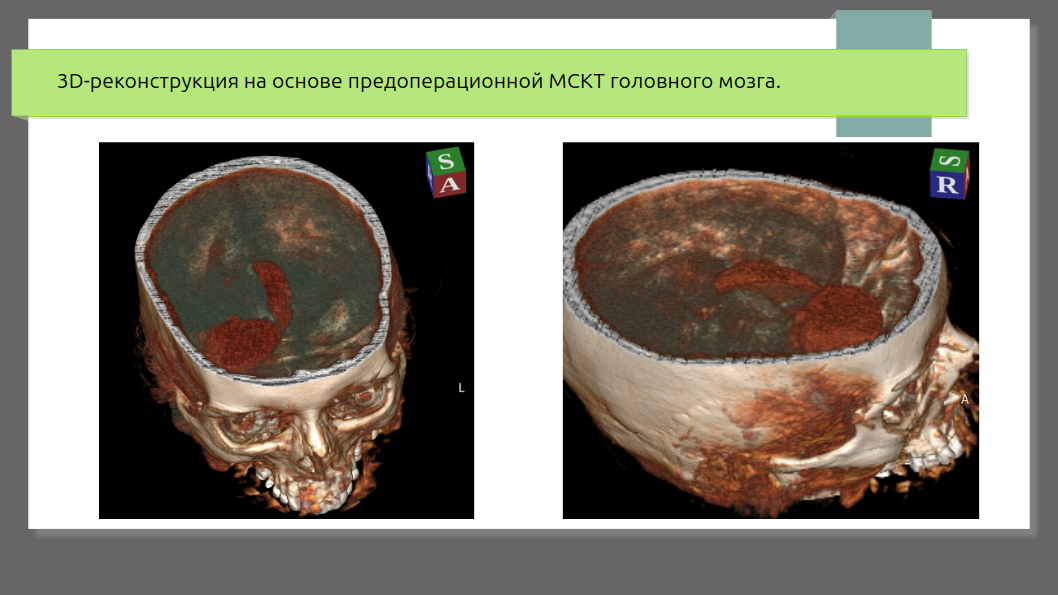
Хирургическое удаление гематомы делают избирательно — примерно у 10–30% больных, в зависимости от региона и возможностей клиники. Операция не панацея и не нужна при маленьких гематомах (<30 мл) или в самых тяжёлых случаях (глубокая кома с необратимыми повреждениями ствола мозга).
Когда операция чаще всего рассматривается
- Гематомы мозжечка объёмом >10–15 мл (или диаметром >3 см) — здесь риск быстрого сдавления ствола мозга очень высок, и операция часто спасает жизнь.
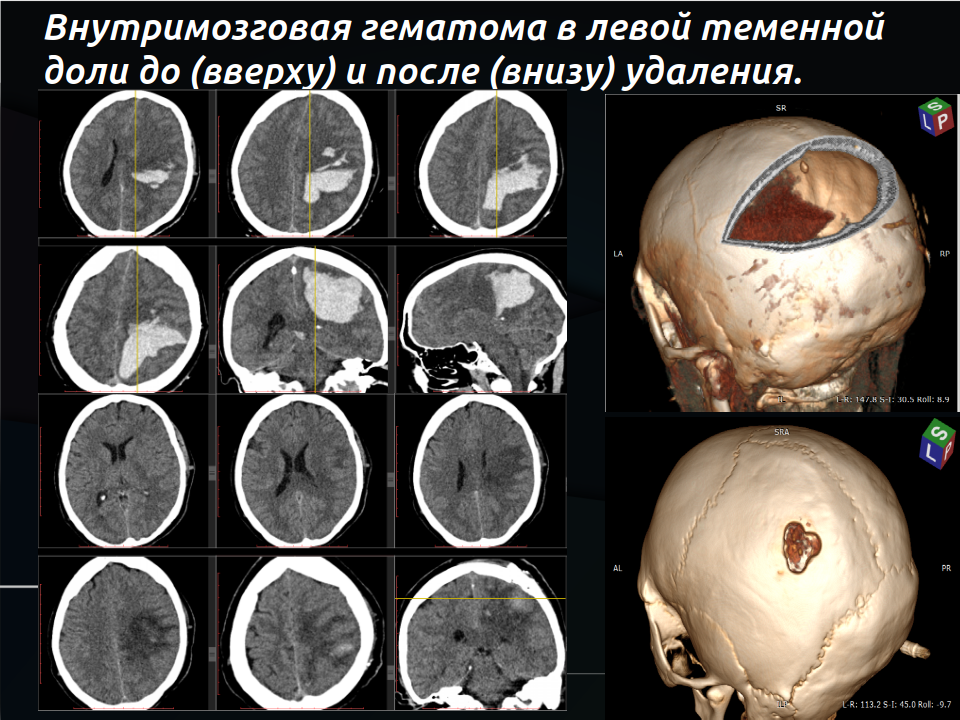
- Крупные поверхностные (лобарные) гематомы >30 мл с ухудшением сознания и масс-эффектом.
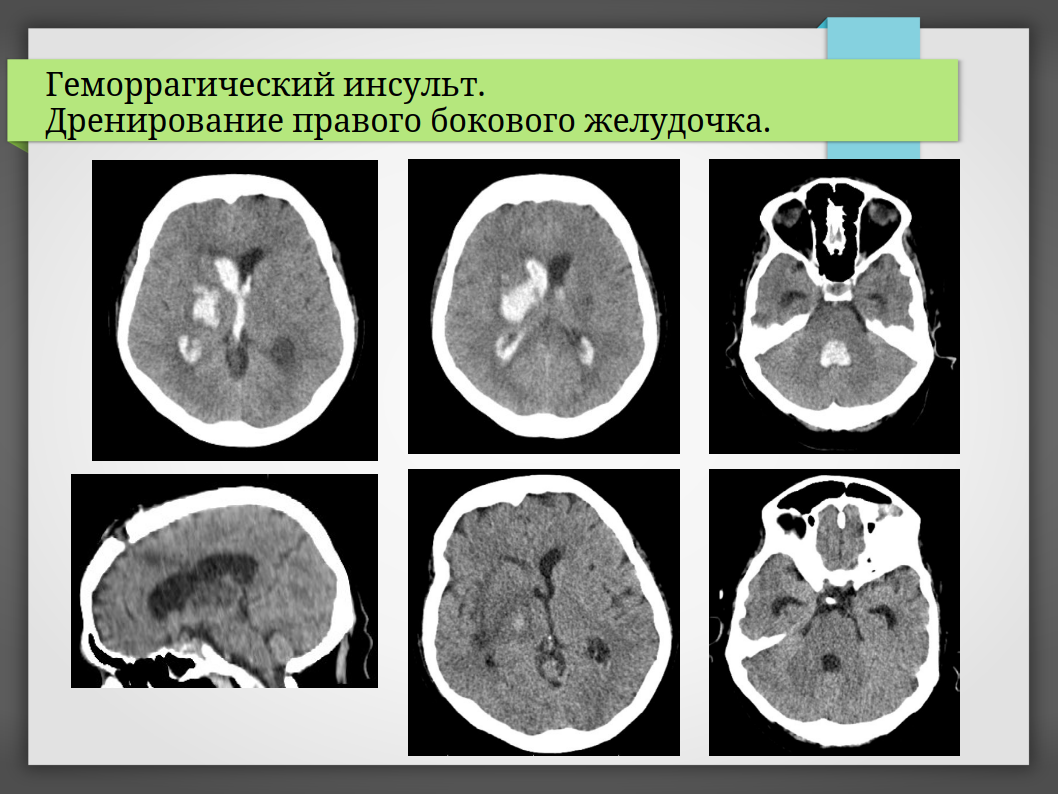
- Признаки нарастания отёка, смещения структур или прорыва в желудочки (тогда ставят дренаж для отведения ликвора).
Варианты операций:
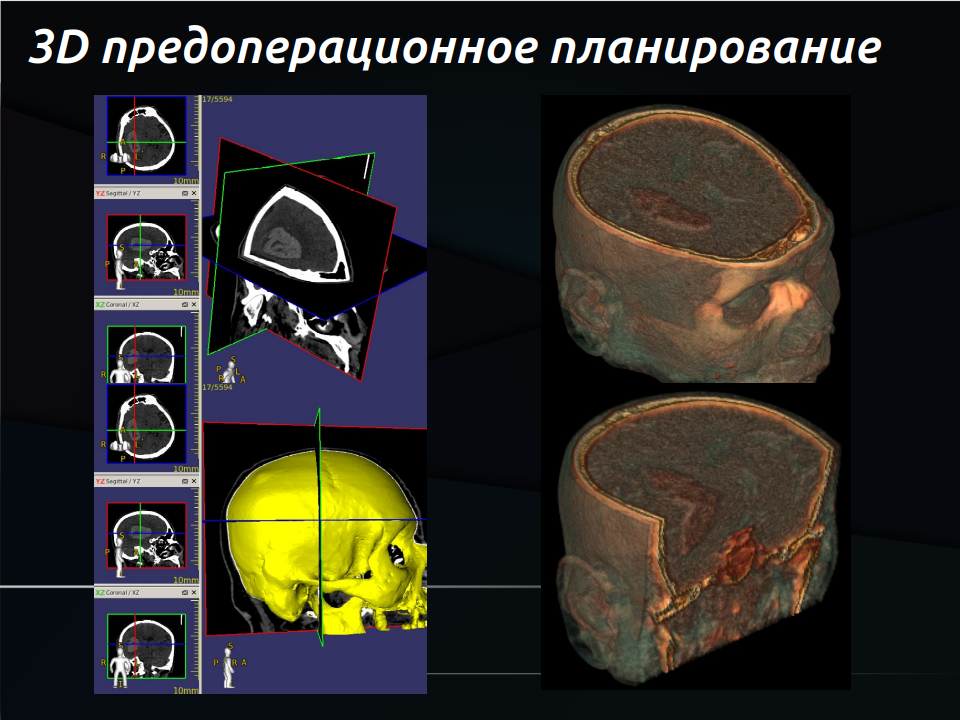
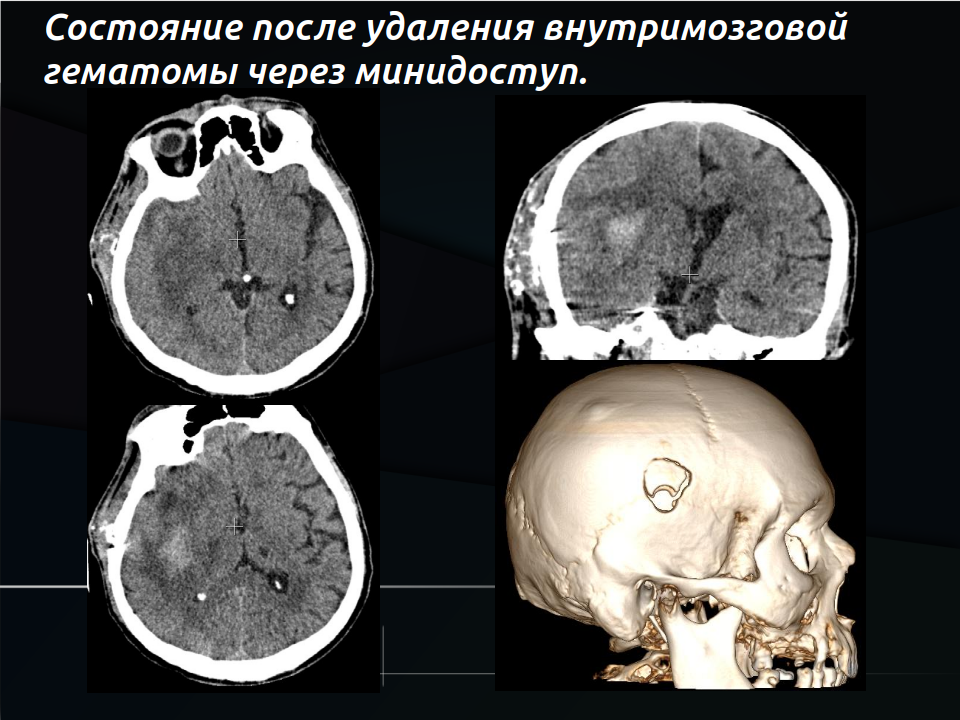
- Открытая краниотомия — классический широкий доступ. Позволяет полностью удалить сгустки, но травматичен, особенно для глубоких гематом.
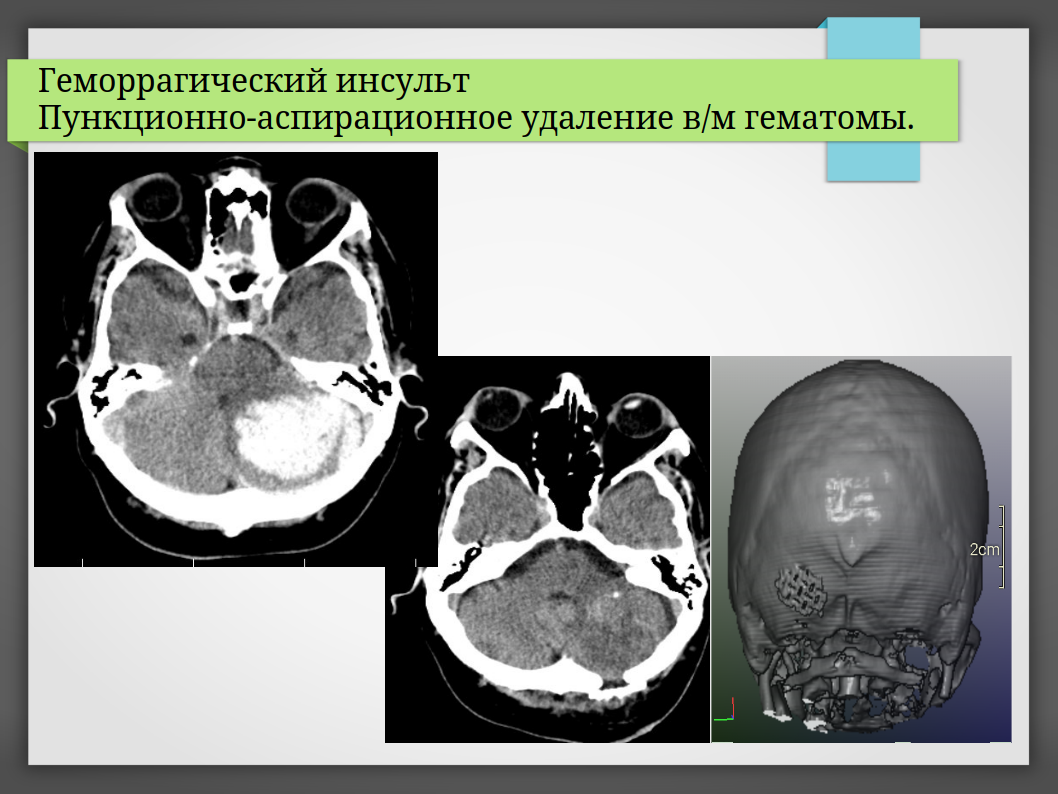
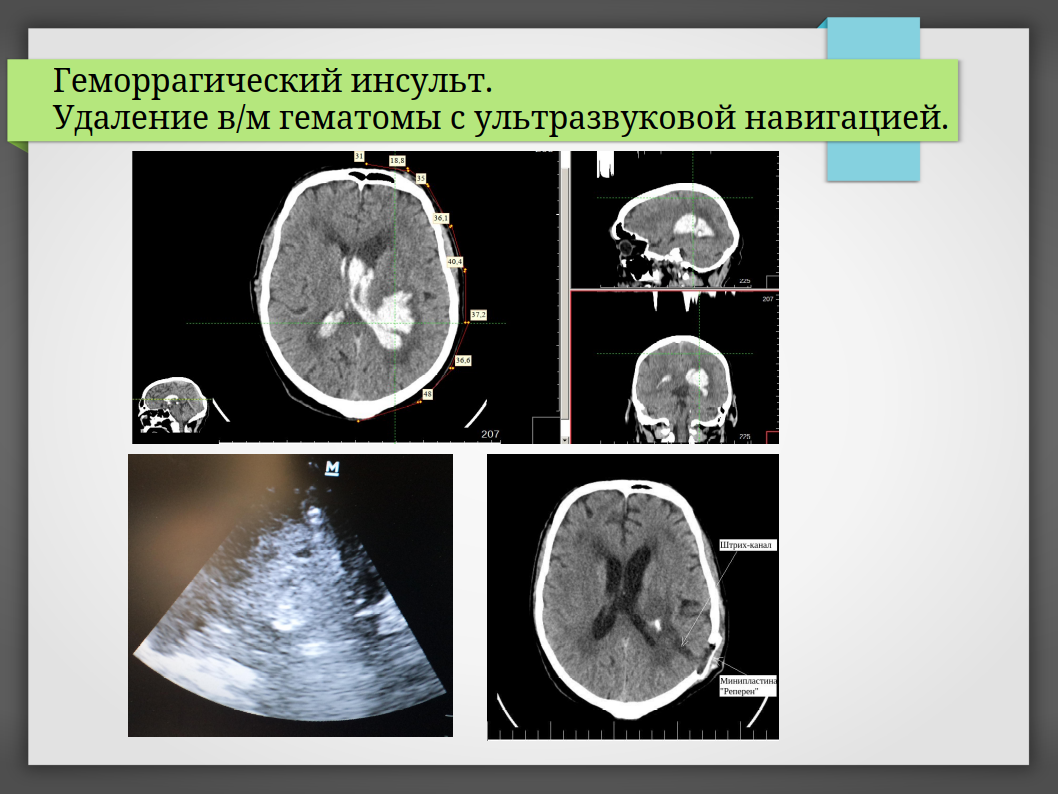
- Малоинвазивные методы (предпочтительны сегодня):
- Стереотаксическая пункция с аспирацией крови и введением препаратов, растворяющих сгустки (например, по протоколу MISTIE).
- Эндоскопическое удаление — через маленькое отверстие вводят эндоскоп, врач видит всё на экране и аккуратно эвакуирует гематому.
- Наружное вентрикулярное дренирование — при гидроцефалии.
Операция рассматривается только тогда, когда потенциальная польза превышает риски самой хирургической травмы.
Что говорит наука об эффективности
Классические исследования (STICH I и II) показали, что открытая операция в целом не даёт большого преимущества над качественной консервативной терапией для большинства пациентов с глубокими гематомами. Однако при лобарных (поверхностных) гематомах и мозжечковых кровоизлияниях польза заметнее.
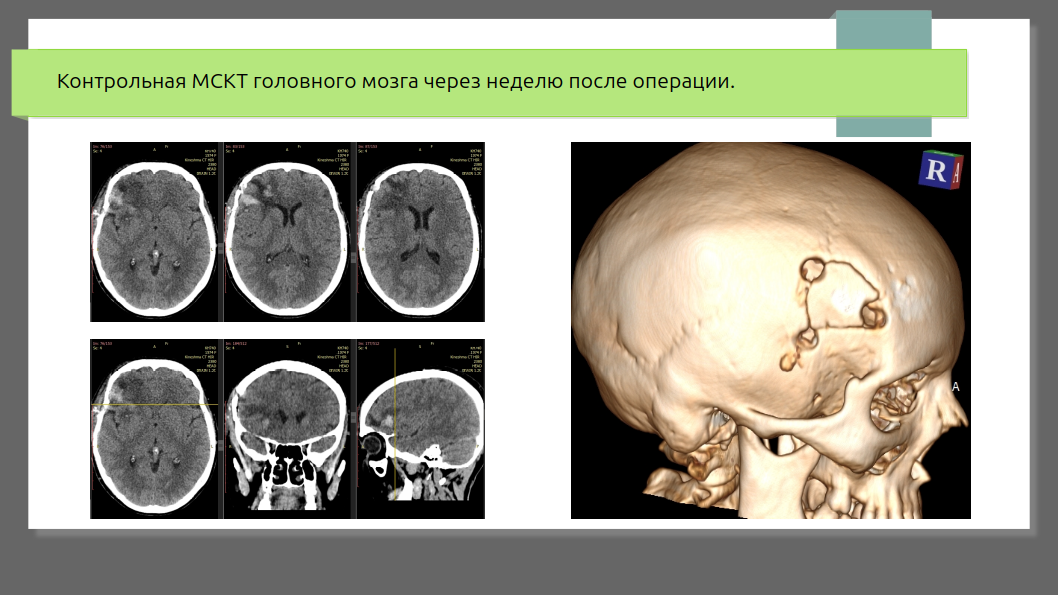
Важное недавнее исследование ENRICH (2024) подтвердило: раннее минимально инвазивное удаление гематомы улучшает функциональные исходы (способность жить самостоятельно) через 6 месяцев, особенно при лобарных кровоизлияниях объёмом 30–80 мл. При глубоких (базальных ганглиях) эффект меньше или отсутствует. Летальность в хирургической группе была ниже (9,3% против 18% в контрольной).
В целом хирургия помогает строго отобранным пациентам: молодым, с умеренно тяжёлым состоянием, поверхностной крупной гематомой и признаками ухудшения. Цель — не просто выжить, а сохранить качество жизни.
Прогноз: суровая реальность и шансы на восстановление
Геморрагический инсульт остаётся одним из самых тяжёлых сосудистых событий:
- 30-дневная летальность: 35–50% (половина смертей происходит в первые 48 часов);
- 1-летняя летальность: до 50–70%;
- Только 20–30% выживших возвращаются к независимой жизни.
Но цифры меняются в зависимости от тактики. Современные мета-анализы и исследования (STICH, MISTIE III, ENRICH) показывают:
- Хирургия не является панацеей для всех, но в правильно отобранной группе снижает общую смертность на ~9% и повышает шанс на хороший функциональный исход на ~5%.
- При мозжечковых гематомах операция снижает летальность на 30–40%.
- При средних и крупных поверхностных гематомах минимально инвазивное удаление в первые 24 часа достоверно улучшает прогноз.
Ключевые факторы, ухудшающие исход: большой объём гематомы, низкий уровень сознания при поступлении, прорыв крови в желудочки, возраст >80 лет, положительный «симптом пятна» и сопутствующие заболевания.
Вывод: лучшая операция — та, которая не понадобилась
Нейрохирургия при гипертоническом инсульте прошла путь от догмы «всех оперировать» до персонализированной медицины. Сегодня это не выбор между «резать» и «ждать», а точная настройка: где лежит сгусток, каков его объём, как реагирует мозг, какие технологии доступны в клинике и сможет ли пациент пройти реабилитацию.
Но главный инструмент борьбы с этой патологией находится в руках каждого из нас. Контроль артериального давления, регулярный приём антигипертензивных препаратов, отказ от курения и злоупотребления алкоголем, физическая активность — это не абстрактные рекомендации, а реальная защита сосудов мозга.
Геморрагический инсульт развивается молниеносно, но его можно предотвратить. А если беда всё же случилась — современная медицина даёт шанс: своевременная диагностика, грамотная интенсивная терапия и, при строгих показаниях, малоинвазивная хирургия способны перевести фатальный сценарий в историю восстановления.